Lumedis Ihre Kniespezialisten in Frankfurt
Privatpraxis für Orthopädie
Lumedis hat sich auf die verschiendenen Erkrankungen des Kniegelenks spezialisiert.
Besonders wichtig ist uns wichtig, dass wir versuchen alle Erkrankungen ohne eine Operation zu lösen.
Das ist leider nicht immer, aber in vielen Fällen möglich.
Gerne beraten Sie die besten Kniespezialisten von Lumedis. Hier finden Sie unsere Terminvereinbarung.
Warum können wir Kniegelenke?
Das gesamte Teamvon Lumedis befasst sich seit vielen Jahren mit den verschiedenen Erkrankungen des Kniegelenks.
Mehr als 157 Erkrankungen des Kniegelenks haben wir detailliert beschrieben und hoffen allen Lesern mit unseren Informationen weiterhelfen zu können.
Eine Liste alle Erkrankungen des Knies und Symptome die wir bereits veröffentlicht haben finden Sie untenstehend.
Gerne beraten Sie unsere Kniespezialisten in einem Termin.
Die Kniespezialisten von Lumedis versuchen alle Erkrankungen konservativ, also ohne OP zu lösen.
Unsere Kniespezialisten
Knieverletzungen und Knieerkrankungen, die Lumedis sehr häufig behandelt
Bakerzyste
Die Bakerzyste, auch als Poplitealzyste oder Kniegelenksganglion bekannt, ist eine Aussackung der Kniegelenkskapsel, die durch einen erhöhten Flüssigkeitsdruck des Kniegelenks in der Kniekehle entsteht.
Der Begriff der Bakerzyste wurde in der Vergangenheit vor allem bei rheumatischen Erkrankungen verwandt, jedoch beschreibt er heute poplitealen Zysten verschiedenster Ursachen.
Sie imponiert durch eine nicht immer schmerzhafte Schwellung in der Kniekehle und ist die Folge
- entzündlicher,
- degenerativer (verschleißbedingter)
oder - traumatischer (unfallbedingter) Veränderungen
im Kniegelenk.
Ursächlich kann also eine Arthritis, eine entzündliche Erkrankung, bei der das eigene Immunsystem fälschlicherweise das Gelenk angreift, sein oder eine Kniearthrose, die als Verschleißerkrankung des Gelenkknorpels verstanden wird.
Allerdings kann auch ein Meniskusverletzung die Ursache sein. Als Konsequenz der Gelenksveränderungen wird unabhängig von der Ursache vermehrt Synovialflüssigkeit (Gelenkflüssigkeit) produziert, die einen Überdruck innerhalb der Gelenkskapsel entstehen lässt und eine Aussackung derselben in die Kniekehle zur Folge hat.
Bei Kindern bilden sich Bakerzysten oftmals spontan zurück, bei Erwachsenen bedarf es keiner Therapie, wenn die Zyste asymptomatisch bleibt.
Ist die Zyste symptomatisch, indem sie zum Beispiel die Bewegungsfreiheit einschränkt odeer Schmerzen in der Kniekehle verursacht, sollte die etwaige Pathologie behandelt werden.
Eine chirurgische Entfernung ist nur dann zu erwägen, wenn die Therapie der Ursache nicht erfolgreich war.
Weitere Informationen erhalten Sie unter unserem Artikel Bakerzyste.
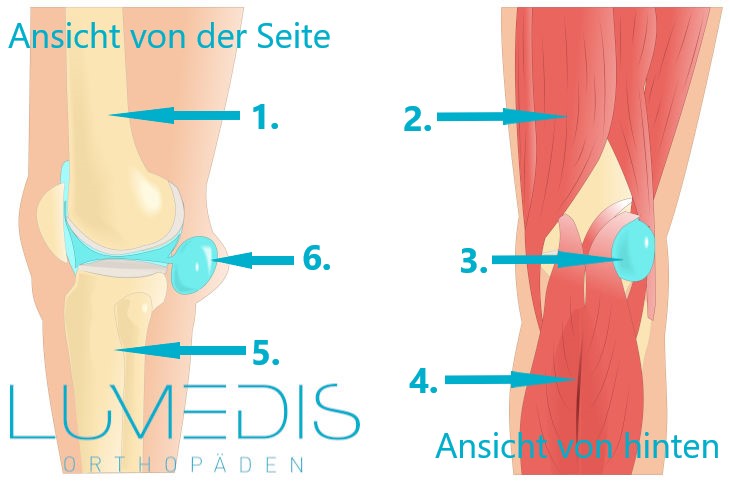
Schematische Abbildung einer Bakerzyste von der Seite (links) und von hinten (rechts)
- Oberschenkelknochen (Femur)
- M. biceps femoris
- Bakerzyste von hinten
typisch auf der Innenseite der Kniekehle - Wadenmuskel (M. gastrocnemius)
- Schienbein (Tibia)
- Bakerzyste von der seite mit Schwellung in der Kniekehle
Schienbeinkantensyndrom
Das Schienbeinkantensyndrom beschreibt ein Schmerzsyndrom des Unterschenkels und wird auch als mediales Tibiakantensyndrom oder „Shin Splints“ bezeichnet.
Es tritt nach sportlicher Aktivität auf, im Besonderen nach intensivem Joggen oder anderen Sportarten, die die Muskulatur im Bereich des Schienbeins (M. tibialis anterior / posterior) belasten.
Ursächlich für das Schienbeinkantensyndrom ist die Überreizung und die dadurch entstandene Entzündung der Knochenhaut und des Sehnenansatzes der Unterschenkelvorderseite.
An der gereizten Stelle kann sich nicht nur der Muskel entzünden, sondern in der Folge auch die Knochenhaut des Schienbeins.
Diese ist sehr ausgeprägt innerviert und aus diesem Grund ausgesprochen schmerzempfindlich, sodass die Schmerzen genau lokalisiert werden können.
Meist werden sie in den unteren zwei Dritteln des Unterschenkels beschrieben.
In jedem Fall sollte ein Arztbesuch erfolgen, damit Belastungsbrüche / Ermüdungsbrüche oder andere Schmerzursachen ausgeschlossen werden können.
Als erste Therapiemaßnahme ist eine Sportpause sinnvoll, darüber hinaus können auch eine fokussierte Stoßwellentherapie zur Schmerzreduktion eingesetzt werden.
Langfristig ist es bei rezidivierenden Schmerzen zu empfehlen, Sportarten mit anderen Belastungsschwerpunkten auszuüben oder z.B. durch eine Laufbandanalyse, die verursachenden Faktoren gezielt abzustellen.
Weitere Informationen erhalten Sie unter unserem Artikel Schienbeinkantensyndrom.
Bone bruise im Knie
Unter Bone bruise versteht man eine Knochenprellung.
Diese entsteht immer als Folge einer äußeren Gewalteinwirkung, beispielsweise nach einem Sturz oder dem Anstoßen des Knochens, muss aber nicht unbedingt mit einer sichtbaren Hautläsion einhergehen oder einer chronischen Überlastung, wie sie bei einem beginnenden Ermüdungsbruch vorkommt oder auch bei einer aktivierten Kniearthrose.
Als Folge des Krafteinwirkung entstehen kleine Läsionen der Knochensubstanz oder auch nur Läsionen in der Knochenhaut.
Letztere ist außerordentlich schmerzempfindlich, weshalb direkt nach der mechanischen Reizung der betroffenen Stelle ein starker stechender Schmerz auftritt, der nach kurzer Zeit in der Regel abebbt.
Falls kleine Blutgefäße beschädigt oder Mikroverletzungen des Knochens verursacht wurden, sammelt sich im Bereich der Läsion Blut oder Gewebeflüssigkeit, sodass sich eine Schwellung um den Verletzungsherd herum bildet. Diese bedingt wiederum eine Druckbelastung der sensiblen Knochenhaut, sodass der stechende Schmerz sich zu einem dumpfen Druckschmerz entwickelt.
Behandelt wird die Knochenprellung mit Schonung und Entlastung, sowie adäquaten einer Schmerzmedikation durch NSAIDs.
Nicht selten dauert die Heilung der Knochenprellung am Knie Monate.
Weitere Informationen erhalten Sie auch unter dem Artikel Bone bruise im Knie.
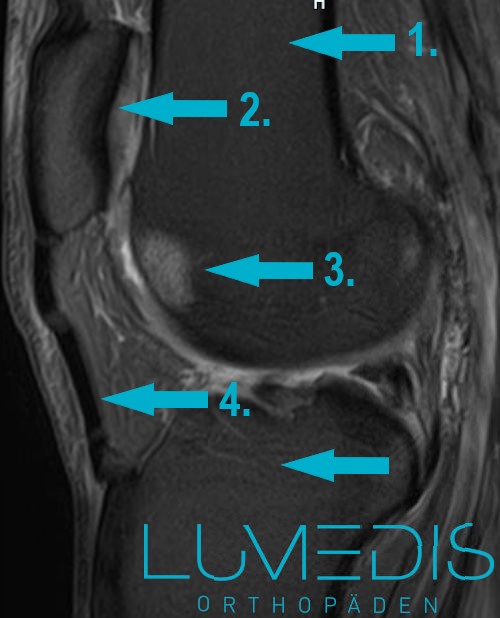
MRT eines bone bruise des Kniescheibengleitlagers (Trochlea)
- seitliches Kniegelenk T2 -
- Oberschenkelknochen (Femur)
- Kniescheibe (Patella)
- bone bruise im Kniescheibengleitlager (Trochlea) auf Basis eines Knorpelschadens
- Patelleasehne
- Unterschenkelknochen (Tibia)
(abakterielle) Kniegelenksentzündung
Eine Kniegelenksentzündung wird auch Gonarthritis genannt und ist als abakterielle Form als Folge einer chronischen Kniegelenksüberlastung oder -krankheit einzustufen.
Da es sich um eine Entzündung handelt, weist sie die fünf klassischen Zeichen dafür auf:
- Schmerz
- Überwärmung
- Rötung
- Schwellung
- Funktionsbeeinträchtigung
Die Ursache dafür kann einerseits eine andauernde Überlastung durch sportliche Aktivität sein, andererseits können auch chronische Erkrankungen (Kniearthrose) eine Gonarthritis hervorrufen. Dazu zählen Verschleißerkrankungen wie eine aktivierte Arthrose, Gicht als Stoffwechselerkrankung, aber auch Autoimmunerkrankungen wie die rheumatoide Arthritis oder Psoriasis.
Selten können auch bösartige Erkrankungen im Bereich des Kniegelenks, zum Beispiel Knochentumore, die oben genannten Symptome verursachen.
Aufgrund der Vielfältigkeit der Entstehungsgründe gibt es nicht nur eine Therapie der Erkrankung.
Zur reinen Symptomlinderung sollte das Knie geschont und gekühlt werden, bei einer Überlastung als Ursache können zusätzlich auch NSAIDs zur Schmerztherapie angewendet werden.
Darüber hinaus muss eine spezifische und gegebenenfalls systemische Therapie der Erkrankung erfolgen, welche die Kniegelenksentzündung hervorgerufen hat.
Falls Sie unter einer (abakterielle) Kniegelenksentzündung leiden, lesen Sie unseren Artikel Kniegelenksentzündung.
Entzündung der Quadrizepssehne
Der Musculus quadriceps femoris stellt den größten Teil der Oberschenkelmuskulatur dar.
Seine vier Anteile vereinigen sich oberhalb des Knies zu einer Sehne, die sich über die Kniescheibe zieht und als Patellasehne am oberen Unterschenkel ansetzt.
Eine Entzündung der Quadrizepssehne bildet sich aufgrund einer Über- oder Fehlbelastung aus.
Das Knie schmerzt bei Belastung und Berührung oberhalb der Kniescheibe, mitunter kann auch eine Schwellung auftreten.
Zur Behandlung ist Schonung zwingend notwendig, darüber müssen häufig komplexe Therapien angewendet werden, um eine Ausheilung der Entzündung zu erreichen.
Nach der Sportpause ist eine langsame Belastungssteigerung und vorher gegebenenfalls eine sportmedizinische Trainingstherapie nötig.
Umfangreiche Informationen erhalten Sie unter unserem Artikel Entzündung der Quadrizepssehne.
Meniskusriss
Der Meniskusriss ist eine Verletzung der inneren oder äußeren Knorpelscheibe (Stoßdämpfers) zwischen Unterschenkels und Oberschenkel.
Die Ursachen dafür sind vielfältig. Am häufigsten entsteht er durch Degeneration aufgrund jahrelanger erhöhter Beanspruchung, zum Beispiel bei leistunsgorientierten Sportlern oder anderen Berufsgruppen, die in besonderem Maße das Kniegelenk beanspruchen, wie Fliesenleger oder Gärtner.
Ebenfalls häufig sind Meniskusläsionen nach indirekter Gewalteinwirkung, also einer plötzlichen Überbeanspruchung des Kniegelenks.
Ausgelöst wird sie durch plötzliche Richtungswechsel oder einer Verdrehung des Unterschenkels, häufig bei sportlicher Betätigung, wie es beim Fußball oder Skifahren gehäuft vorkommt.
Das Leitsymptom des akuten Meniskusrisses sind die sofort einsetzenden starken Schmerzen. Der chronisch-degenerative Meniskusriss entsteht schleichend und macht am Anfang kaum Symptome.
Diagnostiziert wird er durch manuelle Untersuchungen des Gelenks, aber vor allem durch eine MRT des Kniegelenks.
Letztere ist die sensitivste Bildgebung und hilft bei der Entscheidung, wie die beste Behandlungsstrategie bei einem Meniskusriss ist.
Welche Behandlung im Einzelfall die Beste ist sollte immer individuell von einem Kniespezialisten entschieden werden.
Weitere Informationen zu diesem Thema finden Sie auch unter den Artikel:
Meniskusrissformen mit eher guter Prognose







Meniskusriss mit eher ungünstiger Prognose
Kniearthrose
Die Arthrose beschreibt eine chronisch-degenerative Gelenkerkrankung, die durch einen verstärkten Verschleiß an Knorpelgewebe auf den Gelenkflächen definiert ist.
Diese übermäßige Abnutzung des hyalinen Knorpels bleibt in der Regel einige Jahre unbemerkt, bis dann zunächst Schmerzen bei Bewegungsbeginn („Anlaufschmerz“) sowie während langanhaltender oder starker Belastung beschrieben werden.
Während anfänglich vor allem eine der Knorpelverschleiß im Vordergrund steht, treten im Laufe der Zeit auch Veränderungen des angrenzenden Gewebes auf, also der peri- und intraartikulären Bänder und der Muskulatur sowie der Gelenkskapsel.
Diese kontinuierliche Abnutzung wird als latente Kniearthrose bezeichnet und schreitet unumkehrbar fort. Im Verlauf kann die latente Arthrose jedoch in eine aktivierte Kniearthrose übergehen, die ein akut entzündliches Krankheitsbild beschreibt.
Innerhalb kurzer Zeit verschlimmern sich die oben genannten Beschwerden sehr stark, ausgelöst zum Beispiel durch eine Überbelastung des betroffenen Gelenks. Zusätzlich zu den Knieschmerzen zeigen sich dabei alle typischen Entzündungszeichen:
- eine Schwellung
- eine Erwärmung
- eine Rötung
und - eine starken Bewegungseinschränkung
des Kniegelenks.
Die latente und aktivierte Kniegelenksarthrose wird mit Schmerzmittel nach dem WHO-Stufenschema symptomatisch behandelt, jedoch sollte auch zu kniegelenksschonenden Sportarten gewechselt, eine gezielte Trainingstherapie begonnen und orthopädisches besonders gedämpftes Schuhwerk zur Entlastung getragen werden.
Verhelfen alle vorherigen Maßnahmen nicht zur Besserung, kann ein künstliches Kniegelenk die letztendliche Folge sein.
Weitere Informationen erhalten Sie auch unter unserem Thema Kniearthrose.
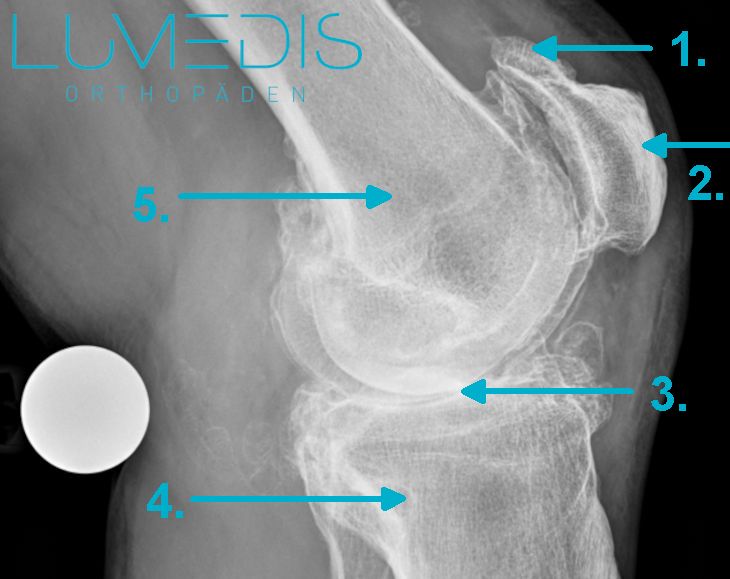
Röntgenbild einer Kniearthrose (seitlich).
Die Kniearthrose hat das 4. Stadium und somit den höchsten Grad einer Kniearthrose erreicht.
- Osteophyt an der Kniescheibe (Patella)
- Kniescheibe (Patella)
- fehlender Gelenkspalt (4. gradiger Knorpelschaden)
- Schienbeinknochen (Tibia)
- Oberschenkelknochen (Femur)
Läuferknie / ITBS
ITBS ist die Abkürzung für ilio-tibiales- Bandsyndrom und wird auch Tractussyndrom oder Läuferknie genannt.
Diese Erkrankung ist bei vielen Orthopäden nicht wirklich gut bekannt und gehört in den Bereich der Sportorthopädie.
Der Tractus iliotibialis ist eine Sehne, welche die Hüfte mit dem Knie verbindet und somit für Stabilität im Oberschenkel sorgt.
Das Syndrom tritt bevorzugt bei Langstreckenläufen und bei Rennradfahrern auf, die eine dauerhafte Belastung auf den Bewegungsapparat ausüben.
Ursächlich für das Läuferknie ist die Entzündung der Sehne im Bereich des Kniegelenks, oftmals am oberen Rand des Knies, die durch eine mechanische Reizung der Sehne durch die Kniescheibe hervorgerufen wird. Die Schmerzen können von der Sehne selbst, der gereizten Kapsel, dem Schleimbeutel oder dem Gelenkknorpel herrühren und so stark werden, dass bereits das normale Gehen erschwert ist.
Sie werden als stechend Knieschmerzen an der Knieaußenseite beschrieben, sind allerdings trotz der Entzündung selten von Rötungen und Schwellungen begleitet.
Die Diagnose wird mithilfe einer Anamnese und schmerzhaftem Tasten des Tractus iliotibialis von einem Orthopäden gestellt, sodass bildgebende Verfahren wie die MRT vom Knie in der Regel nicht notwendig sind.
Gegebenenfalls kommen sie zum Einsatz, wenn Meniskus- oder Kreuzbandverletzungen ausgeschlossen werden müssen.
Die Therapie besteht aus einer vorübergehenden Schonung des Beines, der Kühlung des Kniegelenks. Lokal gespritzte Hyaluronsäuren wie SportVis® haben Sie bei Lumedis bewährt.
Hartnäckige Fälle kann man über eine fokussierte Stoßwellentherapie behandeln. Als wertvollste Therapie und Prävention ist die Laufbandanalyse, die die Biomechnik so positiv beeinflusst, dass am Ende kein mechanisches Reiben mehr im Raum steht.
Weitere Informationen erhalten Sie auch unter unserem Thema Laufbandanalyse.
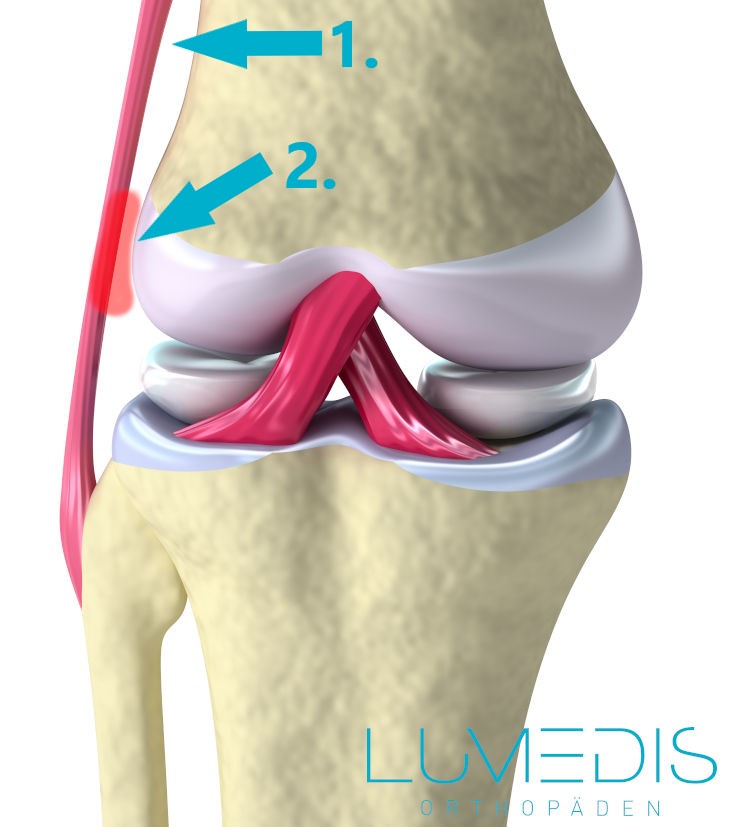
Abblidung eines Läuferknies / Iliotibiales Bandsyndrom (ITBS)
- Tractus iliotibialis (TITB)
- Schleimbeutelentzündung und Sehnenentzündung des Tractus iliotibialis
= Läuferknies / Iliotibiales Bandsyndrom (ITBS)
Patellasehnenentzündung
Ein Patellaspitzensyndrom, auch Jumper´s knee genannt, ist eine sogenannte Enthesiopathie.
Sie beschreibt eine Erkrankung eines gelenknahen Sehnenansatzpunktes, im Falle der Patellasehne betrifft es vor allem den unteren Pol der Patella (Kniescheibe).
Ursächlich ist eine mechanische Reizung, die besonders bei Belastung in gleichzeitiger Kniebeugung auftritt, also bei Sprüngen oder schnellen Richtungswechseln und Jogger.
Aus diesem Grund sind häufig Volleyballer, Basketballer und Hoch- beziehungsweise Weitspringer betroffen.
Die Diagnose kann häufig bereits nach Anamnese und körperlicher Untersuchung gestellt werden.
Das Knie schmerzt bei Belastung, aber auch bei Berührung der Patella beziehungsweise ihres Ansatzes und Bewegung des Unterschenkels gegen einen Widerstand.
In der Regel ist keine Rötung oder Schwellung des Knies zu erkennen.
Die Therapie des Patellaspitzensyndroms sieht eine Schonung des betroffenen Kniegelenks vor, die bis zu drei Monaten eingehalten werden muss.
Insbesondere wenn die Beschwerden länger als drei Monate bestehen hat sich bei Lumedis die Behandlung mit einer fokussierten Stoßwellentherapie bewährt.
Falls Sie den Verdacht haben unter einer Patellasehnenentzündung zu leiden lesen Sie unseren Artikel Patellasehnenentzündung.
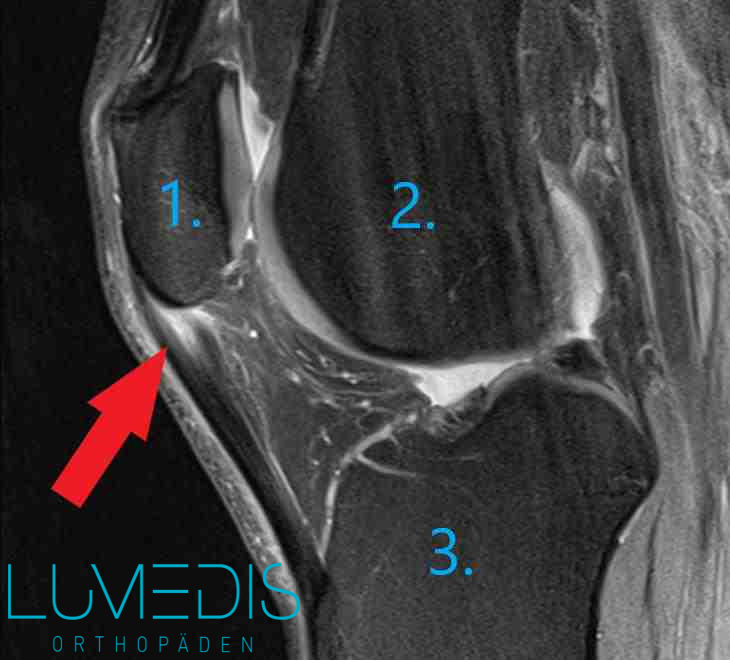
MRT vom Kniegelenk
- Kniescheibe (Patella)
- Oberschenkelknochen (Femur)
- Unterschenkelknochen (Tibia)
Der rote Pfeil zeigt auf die Patellasehnenentzündung/Patellaspitzensyndrom.



