
Muskelfaserriss im Oberschenkel
Veröffentlicht: 04.11.2018 - Letzte Änderung: 22.05.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Ein Muskelfaserriss im Oberschenkel ist eigentlich eine harmlose Erkrankung, die gut behandelt werden kann.
Trotzdem ist es entscheidend, eine optimale Therapie durchzuführen, um nach der gesamten Heilung wieder 100% Leistungsfähigkeit zu erreichen.
Das gesamte ärztiche Team von Lumedis hat sich auf die Behandlung von Sportlern spezialisiert, gerne beraten wie Sie in einem Termin.

Dr. Jannik Ashauer hat diesen Artikel für Sie zuletzt aktualisiert.
Dr. Jannik Ashauer ist eine ausgewiesener Spezialist für den Oberschenkel.
Er hat eine fundierte Ausbildung in der operativen und konservativen Hüftchirurgie und sich auf dieser Basis auf die konservative Behandlung des Oberschenkels durch umfangreiche Erfahrung etabliert.
Durch unsere ausgezeichneten Möglichkeiten der funktionellen Diagnostik, also eine Diagnostik in der Bewegung bei denen die Schmerzen im Oberschenkel entstehen, kann die Ursache der Schmerzen diagnostizieren und vielen Betroffenen durch zielgerichtete, auf das jeweilige Problem abgestimmte Übungen helfen.
Muskelfasern sind die kleinste Baueinheit eines Muskels. Zehn bis zwanzig Muskelfasern bilden ein Muskelfaserbündel, das von einer hauchdünnen bindegewebigen Hülle umgeben ist. Mehrere Muskelfaserbündel bilden einen Skelettmuskel. Bei einem Muskelfaserriss reißen einzelne oder mehrere Muskelfasern aufgrund zu starker Krafteinwirkungen, die die Gegenkraft des Muskels übersteigen.
Häufig kommt es begleitend zu
der betroffenen Region.
Auch Risse ganzer Muskelfaserbündel sind möglich. Neben Verletzungen von Blutgefäßen kann es auch zu Verletzungen von Nerven kommen.
Muskelfaserrisse zählen zu den häufigsten Sportverletzungen und entstehen vor allem bei
Sie kommen besonders häufig an Wade und Oberschenkel vor und entstehen vor allem bei Sportarten mit schnellen Beschleunigungs- und Abbremsvorgängen wie Tennis, Fußball oder im Kontaktsport.
Muskuläre Dysbalancen und ein Ungleichgewicht von Rumpf zu Extremitäten erhöhen die Gefahr, einen Muskelfaserriss zu erleiden.
Der Übergang von einer Zerrung des Oberschenkels zu einem Muskelfaserriss ist fließend. Der vorderer Oberschenkel ist etwa genauso häufig betroffen wie der hintere, ebenso wie der rechte oder linke. Ein beidseitiger Muskelfaserriss im Oberschenkel ist sehr selten.

akuter Muskelfaserriss Oberschenkel / Tractus iliotibialis
Muskelfaserrisse an der Hinterseite des Oberschenkels sind deutlich seltener als an dessen Vorderseite.
An der Hinterseite des Oberschenkels befinden sich zwei wichtige Muskelgruppen, die den Sitzbeinhöcker (Tuber ischiadicum) mit dem Knie verbinden.
Die Muskeln der Oberschenkelhinterseite sind besonders bei Sportarten gefährdet, die mit häufiger Bewegung des Knies in Verbindung mit Drehbewegungen einhergehen, wie es beim Fußball oder Tennis der Fall ist.
Auch an der Oberschenkelhinterseite gehen Muskelfaserrisse häufig mit
einher. Kommt es zur Verletzung größerer Teile der einwärtsdrehenden Muskulatur, kommt es zu Schmerzen und zum Kraftverlust bei entsprechender Bewegung.
Die Verletzung der auswärtsdrehenden Muskulatur führt zu entgegengesetzter Symptomatik.
Mehr Informationen und mögliche Ursachen erhalten Sie in unserem Artikel “Muskelfaserriss im Oberschenkel hinten”.
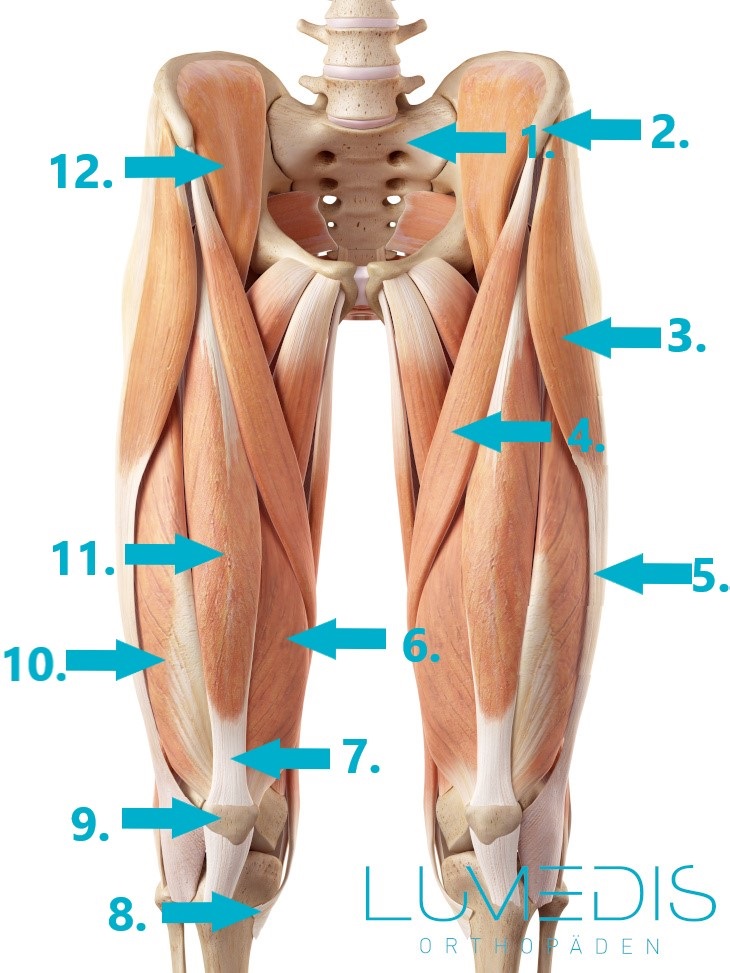
Nr. 6, 10 und 11 bilden zusammen den Musculus quadriceps femoris.
Am vorderen Oberschenkel liegt der vierköpfige Oberschenkelmuskel (Musculus quadriceps femoris), der vor allem für die Beinstreckung und Streckung im Kniegelenk zuständig ist.
Die vier Teile dieses Muskels setzen gemeinsam über die Patellarsehne oberhalb des Knies an. Der M. quadriceps ist besonders durch Sportarten gefährdet, in denen es zu ruckartiger Streckung des Knies kommt, wie es beispielsweise beim Fußball häufig der Fall ist.
Bei einer Verletzung dieses Muskels kommt es zu plötzlichen, stechenden Schmerzen im Bereich des Oberschenkels. Gehen oder Treppensteigen, sowie jegliche Streckung des Beins führt zur Verstärkung der Schmerzen.
Bei Verletzung großer Anteile des Muskels kommt es zum Kraftverlust oder gar zur Unmöglichkeit der Beinstreckung. Begleitende Schwellungen und Einblutungen sind häufig. Neben dem Bluterguss sind bei frischen Einblutungen oftmals kleine punktförmige, rote Verfärbungen an der Haut zu sehen.
Die Diagnose kann mit einem Ultraschall oder einer MRT- Bildgebung gesichert werden.
Um die Fasern dieses großen und viel beanspruchten Muskels ausreichend heilen zu lassen, sollte er für mindestens drei Wochen geschont werden.
Der Übergang von einem Muskelzerrung im Oberschenkel hinten zu einem Faserriss ist fließend.
Mehr Informationen finden Sie im Artikel "Muskelfaserriss im Oberschenkel vorne".
Musculus quadriceps femoris
Vierköpfiger Oberschenkelmuskel
(Quadrizeps) - 1.+2.+3.+4.
Sie sind mit dem Heilungsverlauf Ihres Muskelfaserrisses im Oberschenkel nicht zufrieden oder möchte eine zweite Meinung?
Gerne schauen sich die Frankfurter Muskelspezialisten von Lumedis Ihren Fall mit Ihrer umfangreichen Erfahrung an.
Lumedis hat festgestellt, dass besonders das abstellen bestehender Dysbalancen besonders wertvoll in der Therapien und der Prävention von Muskelfaserrissen ist.
In vielen Fällen können wir mit den "richtigen Übungen" effektiv helfen, die Heilungsdauer zu verkürzen und erneute Muskelfaserrisse bei Sportlern verhindern.
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Abbildung einer Muskelverletzung am Oberschenkel:
Ein Muskelfaserriss im Oberschenkel entsteht durch eine Verletzung der Muskelfasern, die entweder teilweise (Muskelbündelriss im Oberschenkel) oder komplett (Muskelriss im Oberschenkel) reißen.
Dieser Zustand tritt häufig bei sportlicher Aktivität oder plötzlicher Überlastung auf, kann aber auch durch andere Faktoren begünstigt werden.
Häufige Ursachen für einen Muskelfaserriss im Oberschenkel können sein:

Abbildung der Anatomie einer Muskelfaser
Ein Muskelfaserriss im Oberschenkel ist eine schmerzhafte und oft plötzlich auftretende Verletzung.
Die Symptome sind in der Regel sehr deutlich und können je nach Schwere des Risses variieren.
Typischen Anzeichen, an denen man einen Muskelfaserriss im Oberschenkel können sein:
Haben Sie einen Muskelfaserriss oder doch "nur" eine Muskelzerrung?
Machen Sie den von Dr. Nicolas Gumpert entwickelten Selbsttest, um Ihre Diagnose einzugrenzen.
Weitere Informationen erhalten Sie unter dem Selbsttest: Muskelfaserriss oder Muskelzerrung.

Bei einem Muskelfaserriss kommt es meist aus einer Bewegung heraus zu
Schmerzen.
Bei Ruhigstellung des Oberschenkels oder des Beins lassen die Schmerzen meist schnell nach und kehren jedochbei erneuter Aufnahme von Bewegung bzw. bei Anspannung des betroffenen Muskels sofort wieder zurück.
Bei massiven Schwellungen und großen Blutergüssen kann es auch zu
Schmerzen kommen.
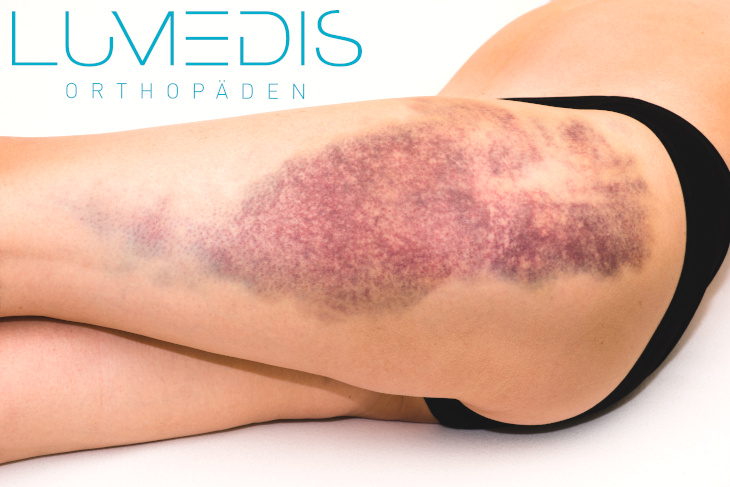
Ein Bluterguss im Oberschenkel wird auch als blauer Fleck oder Hämatom bezeichnet.
Es handelt sich hierbei um eine Einblutung in das Weichgewebe wie Muskeln und das Fettgewebe.
Durch die Haut wird diese Einblutung sichtbar.
Im Laufe einiger Tage verändert sich die Farbe von rot-blau über lila nach grün-gelb. Diese Farbveränderung kommt durch den Abbau der Blutbestandteile.
Der Bluterguss entsteht beim Muskelfaserriss häufig durch die Mitverletzung von Blutgefäßen, da Muskeln gut durchblutet sind.
Er deutet jedoch nicht zwangsläufig auf einen Riss der Muskelfasern hin, da auch andere Schädigungen zur Verletzung von Blutgefäßen führen können.
Unter Umständen kann es zu einer Verkapselung des Hämatoms kommen, diese sollte bei Komplikationen ärztlich gesichtet werden.
Eine gefürchtete Gefahr ist der verkapselte Bluterguß am Oberschenkel.
Durch die große Muskelmasse der Oberschenkelmuskulatur kann es zu erheblichen Einblutungen in den Muskel führen.
Wenn die Resortionsfähigkeit mit der Menge an Bluterguß überfordert ist, können sich zunächst ein verhärteter Bluterguß und im Verlauf ein verkapselte Bluterguß bilden.
Frühzeitiger Druck auf den verletzten Oberschenkel kann ein verkapselte Bluterguß verhindern.
In einigen Fällen kommt es nach dem Riss mehrerer Muskelfasern oder eines Muskelbündels zur Bildung von Dellen oder Beulen im Oberschenkelmuskel.
Sie entstehen an der Stelle, an der zuvor der gerissene Muskel gesessen hat.
Diese Dellen im Oberschenkel können tast- und sichtbar sein und verstärken sich bei einer willkürlichen Kontraktion des Oberschenkelmuskels.
Sie sind ein Hinweis auf eine größere Verletzung des Muskels und deuten auf eine längere Ausheilungsdauerhin.
Wenn man eine deutliche Delle im Oberschenkel nach innen erkennen kann, handelt es sich fast immer um einem Muskelbündelriss im Obeschenkel oder gar um einen kompletten Muskelriss.
Oft füllen sich diese Dellen kurze Zeit später mit einem Bluterguss und sie ist nicht mehr zu sehen. Im Verlauf der Heilung ist die Delle nach innen im Oberschenkel dann wieder zu sehen.
Ob es sich bei einer Delle und Beule im Oberschenkel um einen Muskelfaserriss, Muskelbündelriss oder gar einen kompletten Muskelriss handelt kann man durch vorsichtige Kontraktion des Oberschenkelmuskels testen.
Verstärkt sich die Delle und Beule im Oberschenkel handet es sich meist um eine schwere Muskelverletzung.
Alle Symptome eines Muskelfaserrisses haben wir in unserem Artikel "An diesen Symptomen erkennen Sie einen Muskelfaserriss" zusammengefasst.
Um eine Diagnose stellen zu können, beginnt der Arzt mit einer Krankenbefragung (Anamnese), in der Verletzungshergang oder Schmerzauslöser möglichst genau geschildert werden sollten.
Es folgt die körperliche Untersuchung, in der zunächst die
überprüft und evtl. vorhandene Lücken im Muskel ertastet werden.
Möglicherweise kann ein Röntgenbild erforderlich sein, in dem knöcherne Verletzungen ausgeschlossen werden können. Gerade wenn die Sehnenverankerung am Knochen ausreißt, kommt es zu Absprengungen / Absplitterungen am Knochen.
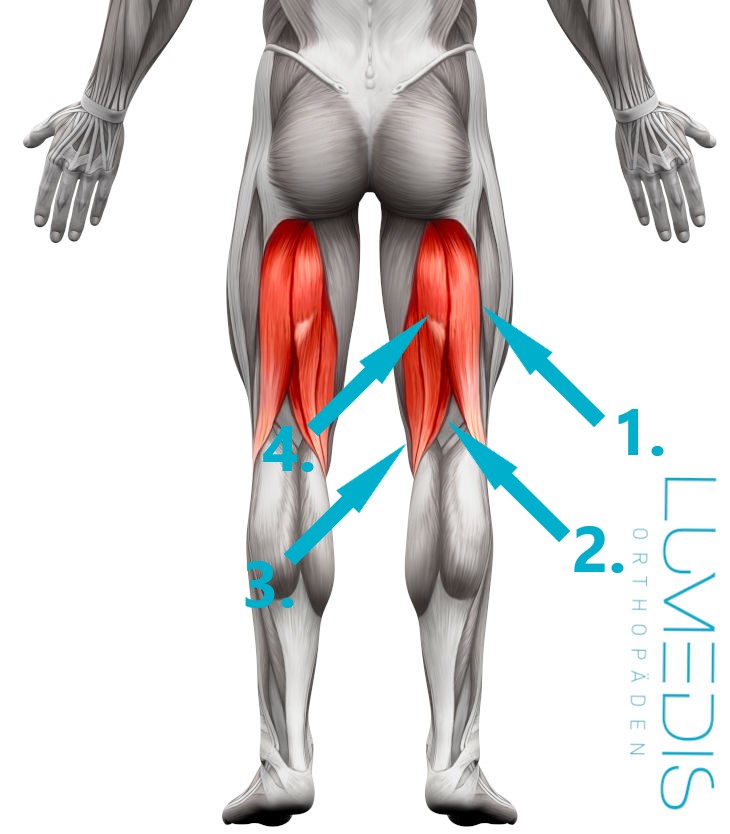
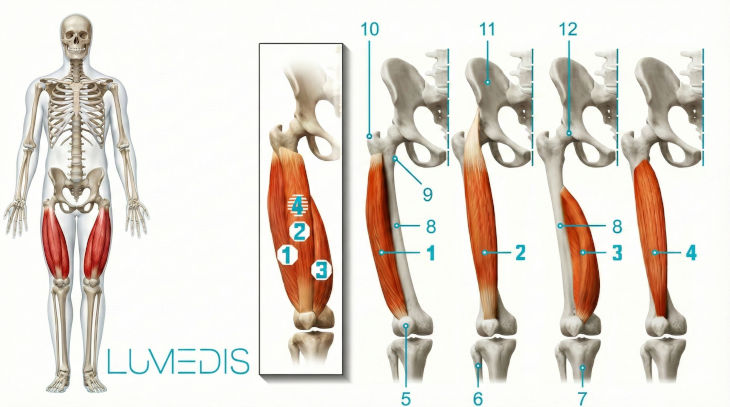
Muskulatur des hinteren Oberschenkels
1. Musculus biceps femoris
2. + 3. Musculus semitendinosis
4. Musculus semimembranosus
Der Ultraschall ist eine schnelle, ambulant durchführbare Untersuchung, die keine Nebenwirkungen mit sich bringt.
Durch den Schallkopf, der auf das zu untersuchende Körperteil aufgelegt wird, werden Ultraschallwellen ausgesendet, die vom Gewebe unterschiedlich reflektiert und vom Schallkopf erneut registriert werden.
Am Monitor entsteht ein Bild. Die Integrität der Muskelfasern kann betrachtet und Einblutungen und Wassereinlagerungen können erkannt werden.
Der Ultraschall ist die effizienteste Methode eine Muskelverletzung zu diagnostizieren.
Sollte die Diagnose im Ultraschall nicht eindeutig sein, oder Zweifel daran bestehen kann die Diagnose mit einer MRT (Magnetresonanztomografie) Bildgebung gesichert werden.
Bei einer MRT entstehen hochauflösende Bilder von Knochen und Weichgewebe mit starkem Kontrast. In speziellen Verfahren können kleinste Wassereinlagerungen und Gewebeirritationen sichtbar gemacht werden. MRT Untersuchungen können ambulant durchgeführt werden und haben ein geringes Nebenwirkungsspektrum.
Ein MRT macht bei großen Verletzungen, bzw. zur Beurteilung von Begleitverletzungen Sinn.
Bei einer EMG (Elektromyographie) handelt es sich um ein technisches Untersuchungsverfahren, bei dem die elektrische Aktivität eines Muskels in Ruhe und Bewegung gemessen wird.
Dazu werden spezielle Elektroden auf die Hautoberfläche des betroffenen Muskels am Oberschenkel aufgeklebt, die über eine PC mit einer Software verbunden sind. So können evtl. bestehende Beschwerden objektiv erfasst werden.
Ein EMG macht besonders in der Rekonvaleszenzphase Sinn, wenn beurteilt werden soll, wann der Muskel wieder z.B. für den Sport einsatzfähig ist und ob es zu einer dauerhaften Schädigung des Muskels gekommen ist.
Weitere Informormationen erhalten Sie auch unter unserem Thema "EMG (Elektromyographie)".
Bei einer Oberschenkelzerrung kommt es durch falsche oder übermäßige Belastung der Oberschenkelmuskulatur zu plötzlich einsetzenden, stechenden Schmerzen, die bei Schonung in der Regel wieder nachlassen. Es liegt jedoch keine größere Verletzung des Muskels vor, der Muskel wurde lediglich überdehnt.
Beim Muskelfaserriss hingegen reißen einzelne Fasern des Muskels.
Die Zerrung heilt in der Regel innerhalb einiger Tage, der Muskelfaserriss benötigt hingegen eine Heilungsdauer einiger Wochen in Abhängigkeit vom Verletzungsausmaß.
Lesen Sie hierzu auch unsere Artikel:
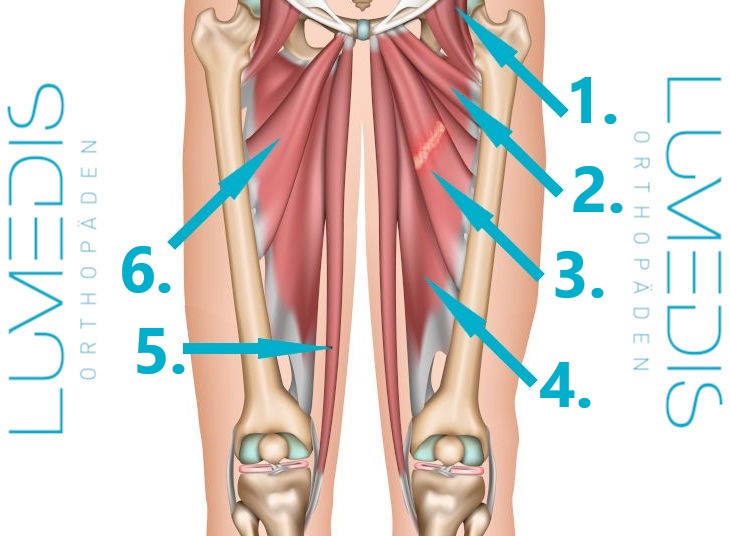
Abbildung eines Muskelfaserrisses in der Adduktorengruppe
Die Behandlung eines Muskelfaserrisses im Oberschenkel erfolgt in aller Regel konservativ.
Eine operative Therapie ist nur in sehr seltenen Fällen erforderlich, wenn mehr als ein Drittel der Muskelfasern gerissen sind.
Zur konservativen Therapie kommt meist eine Kombination verschiedener Behandlungsoptionen zur Anwendung.
Bei starken Schmerzen können NSAR (nichtsteroidale Antirheumatika) wie Ibuprofen oder Diclofenac als medikamentöse Schmerztherapie zur Anwendung kommen. Diese können parallel auch eine Verkalkung des Oberschenkelmuskels (heterotope Ossifikation) verhindern.
In den meisten Fällen ist es jedoch ausreichend, bei Schmerzen schmerzlindernde Salben aufzutragen. Auch kühlende Salben können lindernd auf Schwellung, Bluterguss und Schmerzen wirken.
Die wichtigsten Behandlungspfeiler sind jedoch Schonung, um die Regeneration des Muskels zu ermöglichen; Hochlegen, um die Schwellung zu begrenzen und Kühlung, um neben der Schwellung auch die Ausprägung des Blutergusses positiv zu beeinflussen.
Durch Kinesiotapes kann der Muskel unterstützt werden, indem sie über die gerissene Stelle im normalen Faserverlauf geklebt werden. Um die Effektivität zu gewährleisten sollte das Tape jedoch von einem Orthopäden oder einer anderen Fachkraft angebracht werden. Spezielle Bandagen sollen den verbliebenen Muskel stabilisieren, die Heilungsprozesse anregen und Schwellungen und Blutergüsse begrenzen.
Auch Elektro- oder Ultraschalltherapie können dazu beitragen, die akuten Beschwerden zu lindern und Heilungsprozesse zu beschleunigen.
Faszientherapien sollten in der Frühphase unterlassen werden, da sie im schlimmsten Fall zu einer Verkalkung des Muskels des Oberschenkels führen können. Gleiches gilt ebenfalls für die Massage des Muskels.
Einge geführtete Komplikation ist die Verkalkung des Muskels des Oberschenkels (heterotope Ossifikation) als Folge der Muskelverletzung und einer ungenügenden Nachbehandlung der Verletzung.
Verkalkungen im Muskel des Oberschenkels sind nur schwierig zu entfernen und stören die Funktion des Oberschenkelmuskels erheblich.
Auf dem Markt gibt es unterschiedlichste Bandagen verschiedener Hersteller, die bei einem Muskelfaserriss des Oberschenkels zur Anwendung kommen können. Sie sollen abhängig von Produktart Schwellungen begrenzen, Schmerzen lindern, erhaltene Muskelfasern stabilisieren, den Lymphabfluss fördern und die Ausdehnung von Blutergüssen begrenzen.
Hierzu gibt es bei manchen Modellen die Möglichkeit die Bandage individuell zu konfigurieren. Sie sollten sich vor dem Anlegen dieser Bandage beraten lassen und die Konfiguration von ihrem behandelnden Orthopäden oder Orthopädietechniker vornehmen lassen.
Eine Oberschenkelbandage kann helfen, die Heilungsdauer zu verkürzen und das Endergebnis positiv zu verbessern.
In dem Artikel: “Bandage bei einem Muskelfaserriss im Oberschenkel” erfahren Sie mehr zu diesem Thema.
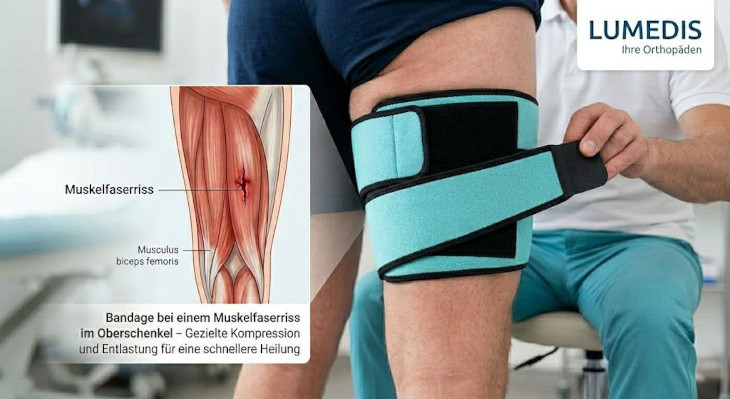
Lumedis hat mit der Myotrain-Bandage von Bauerfeind gute Erfahrungen gemacht.
Tapes sind hochelastische, selbstklebende, bunte Baumwolltapes, die auf die Haut aufgebracht werden.
Aufgrund ihrer besonderen Haftungseigenschaften können sie mehrere Tage unter der Kleidung getragen werden und halten auch der Körperpflege stand. Sie können, je nach Klebeweise verschiedene Zwecke erfüllen. Durch Aktivierung bestimmter Muskelgruppen können sie Schmerzen lindern, Bewegungsabläufe stabilisieren und die Muskulatur stärken. Geschultes Personal oder Physiotherapeuten können die Bänder bedarfsgerecht einsetzen.
Kinesiotapes können die Heilung eines Muskelfaserrisses unterstützen, reichen als alleinige Behandlungsmaßnahme allerdings nicht aus.
Alle weiteren Informationen zum Tapen des Oberschenkels finden Sie hier.
Nach einem Muskelfaserriss im Oberschenkel sollte der betroffene Muskel schnellstmöglich und auch im weiteren Verlauf regelmäßig gekühlt werden.
Die Kühlung sorgt für eine geringere Ausbreitung des Blutergusses, vermindert die Schwellung des Muskels und lindert so die Schmerzen, bzw. verhindert eine stärkere Schmerzausbreitung.
Zur Kühlung sollten mehrmals am Tag für 10-15 Minuten Eispacks oder Kühlkompressen, die zuvor in ein Küchenhandtuch geschlagen wurden aufgelegt werden.
In der Zwischenzeit können kühlende Salben unterstützend wirken.
Kühlen hilft dem verletzten Muskel in den ersten 1- 3 Tagen, danach kann dosierte Wärme der Heilung helfen.
Bei einem Muskelfaserriss des Oberschenkels können vor allem zwei Arten von Salben oder die Kombination aus Beiden helfen.
Zum einen können kühlende Salben oder Gele wie Sportsalben zur Anwendung kommen. Des Weiteren können bei starken Schmerzen auch schmerzmittelhaltige Salben wie Traumeel® oder Voltaren® zum Einsatz kommen. Diese gibt es oft in auch Gel-Form mit einem zusätzlichen, kühlenden Effekt.
Auch heparinhaltige Salben können helfen, dass sich der Bluterguß schneller auflöst.
Haben Sie einen Muskelfaserriss oder doch "nur" eine Muskelzerrung?
Machen Sie den von Dr. Nicolas Gumpert entwickelten Selbsttest, um Ihre Diagnose einzugrenzen.
Weitere Informationen erhalten Sie unter dem Selbsttest: Muskelfaserriss oder Muskelzerrung.
Um nach einem Muskelfaserriss wieder zu einer vollständigen Funktion zurückzukehren, sind einige Übungen notwendig, die unter Anleitung eines Sportwissenschaftlers erlernt werden sollten.
Die Wiederherstellung ist umso aufwendiger, je größer das Ausmaß der Verletzung war.
Zunächst erfolgt die Bewegung ohne Dehnung. Beispielsweise durch Radfahren ohne Widerstand.
Im Anschluss muss die korrekte Ansteuerbarkeit und Funktionsweise des Muskels als Ganzes (Propriozeption) zurückerlangt werden. Das ist auch wichtig, um erneuten Muskelfaserrisse im Oberschenkel durch Ungleichgewicht im Muskel selbst vorzubeugen.
Bevor langsam zum Sport zurückgekehrt werden kann muss Exzentrik, also langsames Nachlassen der Kraft, wie beispielsweise beim Treppensteigen, trainiert werden.
Zu frühes Wiedereinsteigen ins Training birgt eine hohe Gefahr eines erneuten Reissens des Muskels.
Welche Übungen in Ihrem Fall die besten Übungen sind, kann man leider nicht pauschal sagen!
Durch die Daten der Analyse die bei Lumedis erhoben wird, können die Muskelspezialisten von Lumedis ein individuelles Trainingsprogramm mit Übungen zusammenstellen, um die Rehabilitation zu beschleunigen und einen erneuten Muskelfaserriss zu verhindern.
Bei der Wahl der Übungen muss
berücksichtigt werden.
Faszien sind ein kollagenes Bindegewebsnetzwerk, das den ganzen Körper wie eine netzartige Struktur durchzieht, um ihm Halt, Form und Elastizität zu geben. Faszien liegen direkt unter der Haut, schützen Muskeln vor Verletzungen und stärken sie. Wenn Faszien aufgrund mangelnder Dehnung oder mangelnden Trainings verkleben, können Verspannungen auftreten und die Anfälligkeit für Verletzungen wie Muskelfaserrisse ist erhöht.
Beim Faszientraining werden die Durchblutung angeregt und Verklebungen mittels spezieller Faszienrolle oder Faszienball gelöst. Der Trainingsbeginn kann sich schmerzhaft gestalten und sollte unter professioneller Anleitung erfolgen.
Die Dauer der Heilung eines Muskelfaserrisses am Oberschenkel kann nicht pauschal vorhergesagt werden.
Sie hängt von verschieden Faktoren wie
ab. In der Regel kann mit einer Ausheilungsdauer von 2 - 12 Wochen gerechnet werden.
Umfangreiche Informationen finden Sie auch unter unserem Thema "Dauer eines Muskelfaserrisses".
Der Oberschenkel sollte nach einem Muskelfaserriss möglichst nicht komplett ruhiggestellt werden. Jedoch sollte auf keinen Fall zu früh mit hohen Belastungen, wie sie beim Sport vorkommen, begonnen werden.
Das Bewegungsausmaß sollte so gewählt werden, dass nur schmerzfrei ausführbare Bewegungen ausgeführt werden.
In der Regel kann nach 3-6 Wochen wieder mit leichtem Sport begonnen werden. Die gesamte Ausfallszeit ist allerdings länger.
Zunächst erfolgen Bewegungs- und Koordinationstraining, dann zunehmende Muskelbelastung durch Radfahren oder Schwimmen und erst dann sportartspezifisches Training.
Gerade bei schweren Verletzungen ist eine professionelle Begleitung zu empfehlen, um die Sportpause (Ausfallszeit) so kurz wie möglich zu halten und eine vollständige Leistungsfähigkeit wieder zu erreichen.

Übung Kniebeuge mit Kurzhantel

Übung zur Verbesserung des Fingerbodenabstands
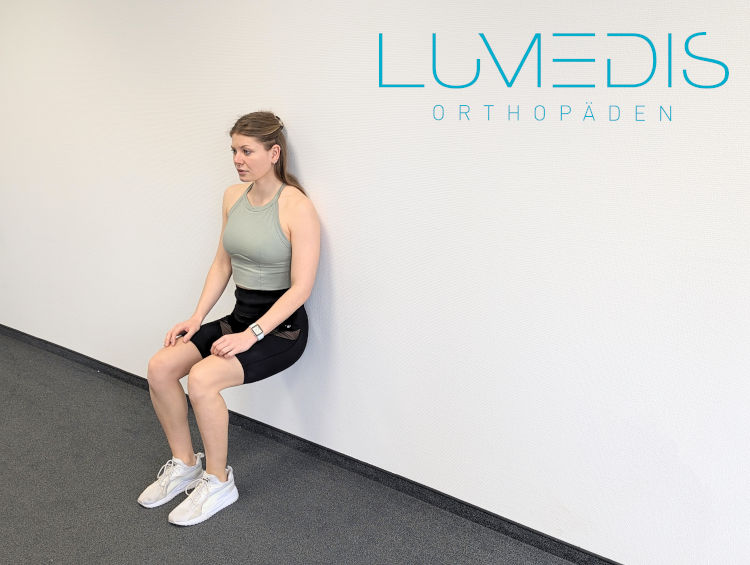
Übung Wandsitz zum Training der vorderen Oberschenkelmusklatur
Um der Entstehung von Muskelfaserrissen in der Zukunft vorzubeugen, kann es sinnvoll sein, eine Laufbandanalyse des Laufverhaltens durchführen zu lassen.
In der Analyse von Stand, Gang und Lauf wird sowohl barfuß, als auch mit Schuhen der Laufstil ermittelt und die Statik über Drucksensoren im Boden bestimmt. Die Analyse wird mit Videokameras aufgezeichnet und vom Untersucher und mittels Software ausgewertet.
Ziel der Laufbandanalyse ist es, die Belastung auf die Muskulatur zu senken und umzuverteilen, um so eine gleichmäßige Belastung zu erreichen.
Als Nebenergebnis kann der Laufschuh optimiert und individuelle Schwächen im Gang- und Laufbild abgestellt werden.
Weitere Informationen erhalten Sie acuh unter unserem Thema Laufanalyse in Frankfurt.
Um einen Muskelfaserriss am Oberschenkel vorzubeugen, eignen sich Dehnübungen vor und nach dem Sport. Dafür sollten die großen Muskelgruppen besonders nach jedem Training gedehnt werden und immer sowohl Spieler als auch Gegenspieler, das heißt Beuger (Oberschenkelrückseite) und Strecker (Oberschenkelvorderseite).
Ein Faszientraining kann ergänzend durchgeführt werden, um Muskel- und Sehnenverletzungen langfristig zu verhindern. Das Faszientraining dient der Lockerung von Bindegewebe und somit der Prävention von Überdehnungen und kleinen Sportverletzungen wie Muskelfaserrissen.
Lesen Sie mehr dazu in dem ArtikelFaszientraining.
Sowohl das Dehnen als auch das Faszientraining macht Sie nicht leistungsfähiger, aber Sie kommen im aufgewärmten Zustand durch dieses Training kontrolliert in extreme Amplituden / Positionen.
Der Muskel erfährt somit eine kontrollierte Dehnung, wie sie auch in einer Spielsituation entstehen kann.
Um Sportverletzungen vorzubeugen und die Muskulatur adäquat auf das Training vorzubereiten, sollte man sich richtig und regelmäßig aufwärmen.
Zum Aufwärmen eignen sich Übungen, die zu einer Erwärmung der großen Muskelgruppen führen.
Wenige Minuten Einlaufen oder Radfahren sind ideal. Optimal ist ein anschließendes Stretching. Dabei sollten Spieler und Gegenspieler gleichermaßen gedehnt und gekräftigt werden. Beim Oberschenkel sind das der große Strecker der Vorderseite und der zweiköpfige Beugemuskel der Rückseite.
Vor einem Training mit Gewichten sollte man die Übungen erstmal trocken, das heißt ohne Gewichte, durchführen.
Bei einem Training an Geräten sollte man mit niedrigen Stufen anfangen und sich im Laufe des Trainings steigern.
Durch das Aufwärmen wird der Muskel besser durchblutet und ist somit "strapazierfähiger".
Ein Muskelfaserriss entsteht meist während des Sports und zeigt sich als plötzlich einschießender, stechender Schmerz im Oberschenkel.
Weitere Symptome sind ein abrupter Kraftverlust und Bewegungseinschränkungen. Typische Lokalisationen sind Oberschenkelvorderseite und gelegentlich Oberschenkelrückseite und Unterschenkel.
Eine Thrombose findet sich eher im Unterschenkel.
Charakteristische Symptome einer tiefen Beinvenenthrombose (TVT) sind
im betroffenen Bereich.
Die Betroffenen können Fieber und Herzrasen entwickeln. In einigen Fällen sind Beinvenenthrombosen jedoch komplett asymptomatisch.
Eine Ultraschalluntersuchung bei einem Internisten (Facharzt für innere Medizin) sichert die Diagnose einer TVT.
Falls Sie oben genannte Symptome aufweisen, sollten Sie sich sofort einen Arzt aufsuchen!
Eine tiefe Venenthrombose ist ein medizinischer Notfall, da sie das Risiko einer Lungenembolie birgt, wenn sich das Blutgerinnsel löst und in die Lunge wandert.
Ein Arzt kann durch eine körperliche Untersuchung und gegebenenfalls durch bildgebende Verfahren wie Ultraschall eine Thrombose diagnostizieren und entsprechende Behandlungen einleiten.
Eine Thrombose mit Venenschmerzen stellt einen Notfall dar und muss sofort von einem Venenspezialisten untersucht werden.
Dieses machen die Phlebologen und Internisten, für den Notfall kann aber auch der Hausarzt der richtige Ansprechpartner sein.
Bei sehr ausgeprägten Symptomen bekommen Sie unter 112 (Notfall) oder 116117 (dringliche Symptome) Hilfe.
Eine D-Dimer Bestimmung (sensibler Blutwert für Thrombose) kann bei Lumedis im Labor direkt durchgeführt werden.
Eine frühzeitige und korrekte Behandlung ist entscheidend, um diese zu vermeiden.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Unser Hüftspezialist berät Sie gerne in unserer Hüftsprechstunde!