Lumedis - Ihr Hüftspezialist in Frankfurt (Hessen)
Privatpraxis für Orthopädie
Lumedis behandelt die verschiedenen Erkrankungen der Hüfte.
Unsere Diagnostik ist speziell für die Erkrankungen der Hüfte ausgestattet.
Unsere Hüftspezialisten veröffentlichen kontinuierlich Artikel zu den verschiedenen Erkrankungen der Hüfte
Die Hüftspezialisten von Lumedis haben bereits 139 Erkrankungen (Stand 09.02.2026) rund um das Hüftgelenk detailliert beschrieben.
Es werden kontinuierlich die Erkrankungen erweitert, aktualisiert und überarbeitet.
Warum veröffentlicht Lumedis so viele Themen zu den verschiedenen Erkrankungen?
Weil die Hüftspezialisten von Lumedis sich sehr gut mit der Hüfte auskennen und häufig noch helfen können, wo Kollegen aus der Orthopädie schon operieren wollen.
Gerne beraten wir Sie in einem Termin.
Erkrankungen der Hüfte die besonders häufig bei Lumedis behandelt werden
Hüftarthrose
Bei der Hüftarthrose liegt eine Arthrose in einem oder beiden Hüftgelenken vor.
Arthrose ist ein weit verbreitetes Krankheitsbild, vor allem bei über Patienten ab sechzig Jahren.
Es handelt sich dabei um eine chronische Verschleißerkrankung des Hüftgelenks. Oftmals kommt es durch eine langjährige Über- oder Fehlbelastung zu einer zunehmenden Ausdünnung des Knorpels.
Mit Fortschreiten der Erkrankung gehen die hyalinen Knorpelstrukturen zugrunde und es kommt zu Umbauten der knöchernen Strukturen.
Die knorpeligen und knöchernen Veränderungen führen zu einer Gelenkdeformierung.
Die Krankheit verläuft progredient, das bedeutet, dass sie im Verlauf schlimmer wird und nicht heilbar ist.
Mit dem Voranschreiten der Erkrankung nehmen die Beschwerden zu. Während zu Beginn Schmerzen meist nur nach intensiver Belastung auftreten, kommt es bei einem fortgeschrittenen Arthrosestadium zu Ruheschmerzen. Schmerzen können im Bereich der Hüfte, des Beckens und/oder der Leiste vorkommen. Typisch ist außerdem der sogenannte Anlaufschmerz beim Losgehen nach längerem Sitzen oder Liegen.
Begleitend können Bewegungseinschränkungen und Schonhaltungen entstehen.
Seltener tritt die Hüftarthrose bei jüngeren Patienten auf. Hier spielen Frakturen, Fehlstellungen und entzündliche Hüftgelenkserkrankungen eine wichtige Rolle.
Grundsätzlich ist die Hüftarthrose nicht heilbar. Jedoch kann das Fortschreiten der Erkrankung im Frühstadium durch eine optimale Therapie, Gewichtsabnahme, gelenkschonende Sportarten wie Schwimmen, gezielte Trainingstherapie und Medikamente (wie. z.B. Hyaluronsäure) verlangsamt werden.
Im Spätstadium kann nur ein Hüftprothese eine Linderung der Beschwerden verschaffen.
Die Hüftspezialisten von Lumedis tun alles, um eine Hüftarthrose so lange als möglich stabil zu halten.
Falls Sie unter einer Hüftarthrose leiden, lesen Sie wie wir bei den Frankfurter Arthrose-Spezialisten, wie man eine Hüftarthrose behandeln.
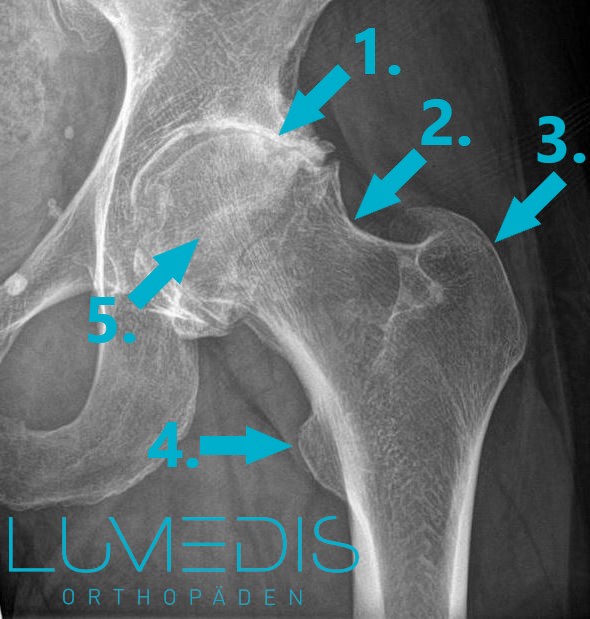
Röntgenbild eine Hüftarthrose
- aufgebrauchter Gelenkspalt im Hüftgelenk
- Schenkelhals (Collum femoris)
- großer Rollhügel (Trochanter major)
- kleiner Rollhügel (Trochanter minor)
- Hüftkopf (Caput femoris)
Hüftimpingement
Bei einem Hüftimpingement liegt ein Impingement vor, das bedeutet ein unphysiologischer Zusammenstoß von Gelenkstrukturen.
Bei bestimmten Hüftgelenk Bewegungen entsteht ein krankhafter Kontrakt zwischen dem Hüftkopf, also dem Oberschenkelknochen, und der Hüftpfanne.
Dabei gibt es zwei Unterformen des Hüftimpingements, abhängig von der Lokalisation der Erkrankung (CAM- und Pinzer-Impingement).
Hüftgelenkserkrankungen wie Morbus Perthes oder eine Hüftfehlstellung, zum Beispiel infolge einer Epiphyseolysis capitis femoris, begünstigen die Entstehung eines Impingements im Hüftgelenk.
Symptome sind Schmerzen nach längerem Sitzen, die bis in die Leiste ausstrahlen können und Bewegungseinschränkungen im Gelenk, vor allem bei Einwärtsdrehung des Beines.
Ein Impingement wird in der Regel konservativ behandelt, das bedeutet mittels gezielter Trainingstherapie, Schmerzmedikation und gegebenenfalls Injektionen in das betroffene Hüftgelenk.
Mit dem zunehmendem Krankheitsverlauf können chirurgische Behandlungsmaßnahmen wie einer Hüftarthrosekopie oder eine Implantation eines künstlichen Hüftgelenks indiziert sein.
Falls Sie vermuten daran zu leiden, lesen Sie unser Thema Hüftimpingement.
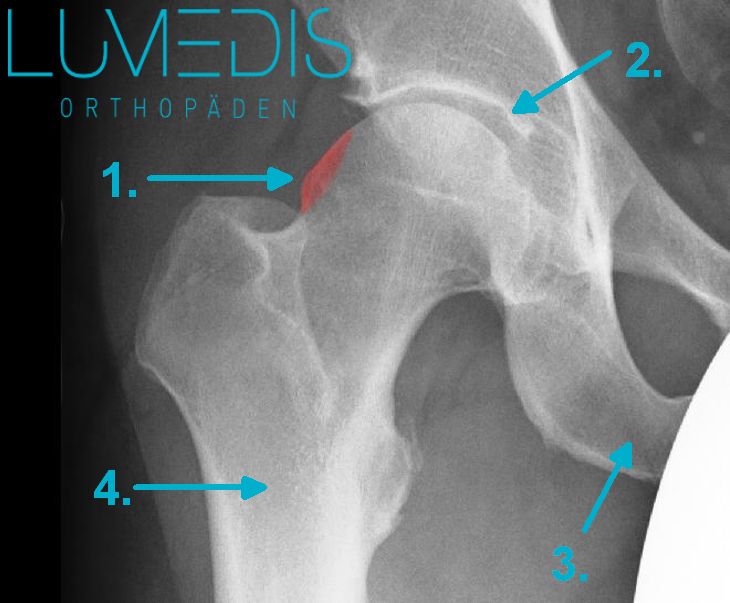
Röntgenbild eines Hüftgelenk von vorne (a.p.):
- Hüftimpingement (rotes Areal = CAM Impingement)
- Hüftgelenk
- Sitzbein
- Oberschenkelknochen (Femur)
Schleimbeutelentzündung der Hüfte
Eine Schleimbeutelentzündung (Bursitis trochanterica) der Hüfte ist ein häufiges Krankheitsbild, das oftmals durch eine starke Beanspruchung des Hüftgelenks ausgelöst wird.
Kurzzeitige Überlastungen oder wiederholte Reizungen begünstigen die Entstehung einer Schleimbeutelentzündung.
Aber auch Verletzungen, Infektionen und Erkrankungen wie eine Hüftarthrose erhöhen das Risiko für die Ausbildung einer Schleimbeutelentzündung der Hüfte.
Gelegentlich geht eine Bursitis mit einer Sehnenentzündung der Hüfte einher.
Im Bereich der Hüfte gibt es zwei Schleimbeutel, die betroffen sein können. Das sind die Bursa trochanterica an der Außenseite der Hüfte und die Bursa iliopectinea in der Leistenregion.
Die Betroffenen können meist ein leichtes Reibungsgefühl wahrnehmen und gelegentlich kommt es zu Entzündungszeichen wie Überwärmung, Brennen, eine Rötung und Schwellung über dem Schleimbeutel.
Schmerzen treten zunächst vor allem nach Belastung auf und werden bei Bewegung schlimmer. Typisch sind Hüftschmerzen beim nächtlichen seitlichen liegen auf dem Schleimbeutel.
Um eine Chronifizierung der Schleimbeutelentzündung vorzubeugen, ist es wichtig, die Hüfte zu schonen. Das Gelenk sollte nicht überbeansprucht werden.
Unter eine optimalen Therapie sollten sich kurzfristig ein Behandlungserfolg einstellen.
Weitere Informationen zu dieser Erkrankung bekommen Sie unter unserem Artikel Schleimbeutelentzündung der Hüfte.
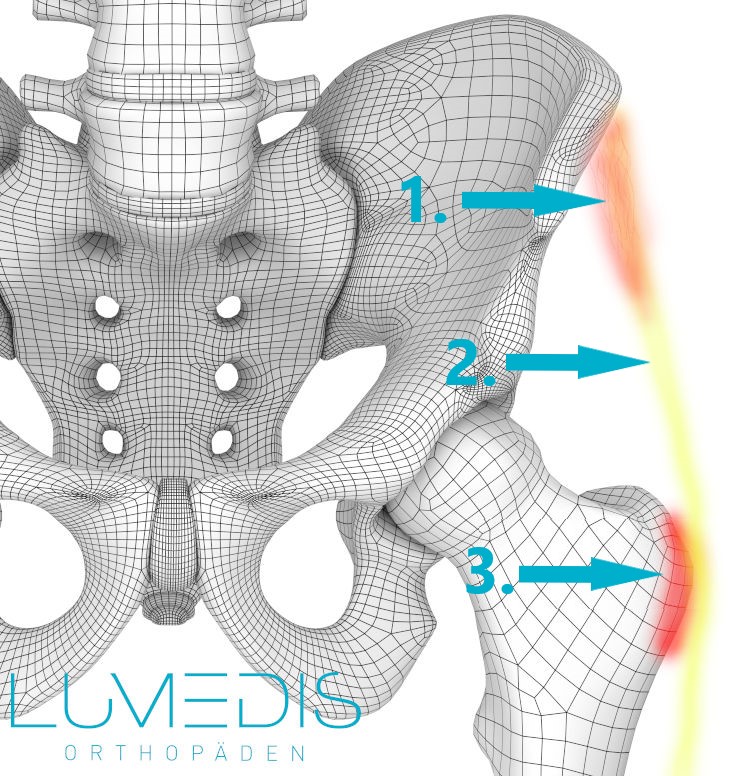
Abbildung einer Bursitis trochanterica
- M. tensor fasica latae (der Muskel der den Tractus spannt)
- Tractus iliotibialis (Iliotibiales Band (ITBS))
- massive Bursitis trochanertica (Schleimbeutelentzündung der Hüfte)
Steißbeinentzündung
Das Steißbein ist das knöcherne Ende der Wirbelsäule. Die Knochenhaut des Steißbeins ist eine dünne Gewebeschicht, die den Knochen umgibt und sensibel versorgt ist.
Durch Überbeanspruchung, z.B. durch eine Geburt, einen Sturz auf das Steißbein oder weitere unklare Ursachen kann es zu einer Entzündung der Knochenhaut des Steißbeins kommen.
Eine Steißbeinentzündung kann starke Schmerzen im Bereich von Steißbein und Becken hervorrufen und besonders das Sitzen erschweren.
Therapeutisch ist eine Steißbeinentzündung schwierig zu behandeln und Bedarf eins guten Orthopäden, der sich mit der Thematik auskennt.
Sofern Sie an dieser Erkrankung leiden finden Sie unter dem Artikel Steißbeinentzündung weitere Informationen.
Piriformissyndrom
Das Piriformissyndrom ist ein Engpasssyndrom, bei dem es zu einer Einklemmung des Ischiasnervs kommt.
Der Ischiasnerv (Nervus ischiadicus) verläuft anatomisch durch das sogenannte Foramen infrapiriforme, eine Struktur zwischen Becken und dem Musculus piriformis.
Bei dem Piriformissyndrom wird der Nerv im Foramen infrapiriforme durch den Musculus piriformis komprimiert.
Durch den Druck auf den Nerv kommt es zu Schmerzen im Gesäß, der Oberschenkelhinterseite und gelegentlich bis ins Knie. Außerdem kann es zu Sensibilitätsstörungen wie Kribbeln oder einem Taubheitsgefühl kommen.
Die Therapie umfasst in der Regel eine Trainingstherapie, die die Stellung des Beckens günstig ändert und im Einzelfall Injektionen von Schmerzmedikamenten direkt an den M. piriformis.
Weitere Informationen erhalten Sie unter unserem Thema Piriformissyndrom.
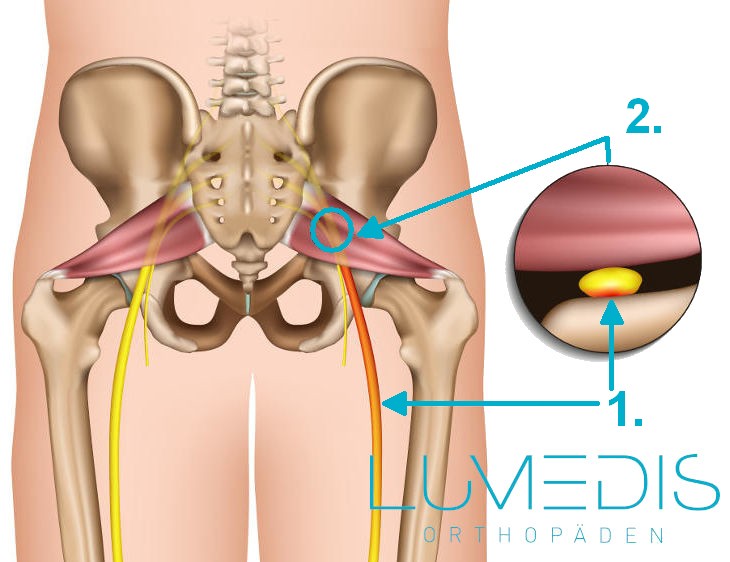
Schematische Darstellung eines Piriformis-Syndroms
- Ischiasnerv
- Einengung des Ischiasnerven unter dem Piriformis-Muskels
Sehnenentzündung an der Hüfte
Die Sehnenentzündung an der Hüfte entsteht meist durch eine mechanische Reizung im Rahmen einer Überbelastung der Sehnen bei intensiven Training,Fehlstellungen der Hüfte oder einer akuten Sportverletzung. Das Kardinalsymtpom der Sehnenentzündung an der Hüfte sind belastungsabhängige Schmerzen im Bereich der Hüfte die zu einer Bewegungseinschränkung und Kraftminderung der betroffenen Seite führen können.
Eine Sehnenentzündung der Hüfte sollte stehts ernstgenommen werden, da es auf Grund einer chronischen Entzündungsreaktion zu einer Kalkbildung in der Hüfte kommen kann und der naheliegenden Schleimbeutel zusätzlich geschädigt werden kann.
Sollten Sie den Verdacht haben an einer Sehnenentzündung der Hüfte zu leiden finden Sie nähere Informationen hier Sehnenentzündung an der Hüfte.



