
Cauda-Equina-Syndrom
Veröffentlicht: 18.11.2025 - Letzte Änderung: 25.04.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Das Cauda-equina-Syndrom kommt selten vor, ist jedoch trotzdem ein wichtiges Krankheitsbild in der Orthopädie, wie auch der Neurologie.
Aufgrund einer Kompression der Nerven im unteren Spinalkanal kann es zu Rückenschmerzen, Sensibilitätsstörungen und Kontinenzstörungen kommen.
Unsere Wirbelsäulenspezialisten von Lumedis Orthopäden beraten Sie gerne bezüglich einer möglichen Diagnose und personalisierter Therapieoptionen.
Hier kommen Sie zu der Terminvereinbarung.
Dieser Artikel wurde zuletzt durch Dr. Jannik Ashauer und PD Dr. Elke Maurer in Frankfurt überarbeitet.
Dr. Jannik Ashauer und PD Dr. Elke Maurer sind unsere Spezialisten für die Wirbelsäule in Frankfurt.
Sie haben sich auf die Behandlung der verschiedenen Erkrankungen der Wirbelsäule ohne OP spezialisiert.
Gerne beraten Sie unsere Spezialisten in seiner Wirbelsäulen-Sprechstunde mit umfangreicher Erfahrung.


Die „Cauda equina“ (deutsch: Pferdeschwanz) ist ein Nervenbündel, das vom unteren Ende des Rückenmarks abwärts zieht.
Es besteht aus Nerven, die das Becken mitsamt Organen und die Beine innervieren.
Vom Cauda-Equina-Syndrom spricht man als einem wichtigen medizinischen Notfall; es handelt sich um eine gefährliche Schädigung der Nervenfasern.
Durch starken Druck oder eine akuten Einengung können wichtige Funktionen von Organen oder Extremitäten plötzlich ausfallen.
Charakteristisch ist, dass mehrere Nerven gleichzeitig betroffen sind.
Das unterscheidet das Cauda-Equina-Syndrom von „gewöhnlichen“ Bandscheibenproblemen.
Ohne schnelle Behandlung drohen bleibende Schäden.
Deshalb gilt bei Verdacht, rasch einen Arzt aufzusuchen.
Bandscheibenvorfall L4/5 und Tarlov-Zyste S1/2
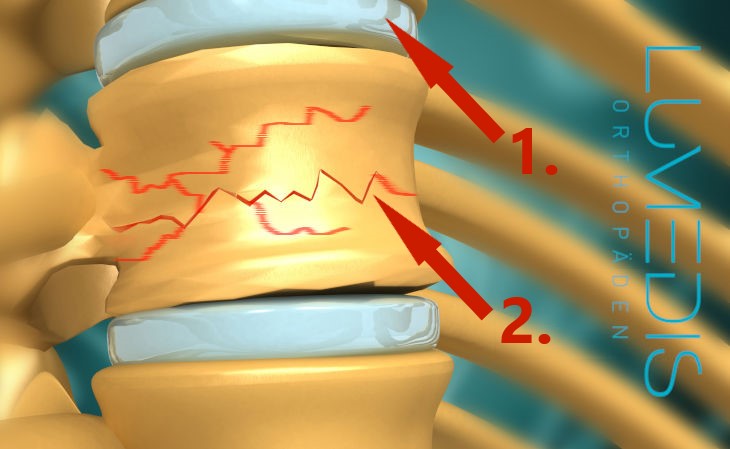
Abbildung eines Wirbelbruchs
Für das Cauda-Equina-Syndrom ist eine Kombination aus neurologischen Ausfällen typisch, die sich oft rasch entwickeln.
Die Gefühlsstörungen treten im sogenannten „Reiterhosenbereich“ auf, also an den Innenschenkeln, am Po und in der Genitalregion.
Viele Betroffene berichten über Probleme beim Wasserlassen oder Stuhlgang, bis hin zur Inkontinenz.
Zusätzlich können Lähmungen oder deutliche Kraftverluste in einem oder beiden Beinen auftreten.
Die natürlichen Reflexe sind oft abgeschwächt oder fehlen sogar ganz.
Rückenschmerzen können vorhanden sein, müssen aber nicht im Vordergrund stehen.
Entscheidend für das Stellen der Verdachtsdiagnose ist die ungewöhnliche Kombination der Symptome.
Wenn Schmerzen (je nach Ursache) vorhanden sind, werden diese häufig als tief sitzend, stark und diffus beschrieben.
Sie können vom unteren Rücken in beide Beine ausstrahlen, manchmal eher ziehend, manchmal brennend oder wie „elektrisch“. Anders als bei einem klassischen Ischias sind oft beide Seiten betroffen.
Manche Patienten berichten auch, dass die Schmerzen plötzlich nachlassen, während gleichzeitig Gefühlsstörungen oder Lähmungen zunehmen.
Dies ist allerdings kein Zeichen der Besserung, sondern vielmehr der Ausdruck einer fortschreitenden Nervenschädigung.
Nicht selten stehen die Schmerzen eher im Hintergrund, was dazu führt, dass viele Patienten den Ernst der Situation unterschätzen.
Sie leiden an chronischen Rückenschmerzen und Ihnen konnte bisher nicht ausreichend geholfen werden?
Gerne schauen sich die Wirbelsäulespezialisten Ihren Fall an!
Lumedis hat sich auf die Behandlung chronischer Rückenschmerzen mit einem abgestimmten Trainingsprogramm mit individuellen Übungen spezialisiert.
Nur wenn alle Faktoren wie
berücksichtigt werden, kann ein nachhaltiger Behandlungserfolg erzielt werden.
Lumedis Frankfurt
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Die Diagnose ergibt sich aus der Kombination von Beschwerden, neurologischer Untersuchung und Bildgebung.
In der klinischen Untersuchung werden Kraft, Sensibilität und Reflexe untersucht sowie die Funktion von Blase und Darm erfragt.
Entscheidend ist eine schnelle MRT-Untersuchung der LWS, da diese den Spinalkanal und die Nervenstrukturen detailliert darstellt.
Das CT kann ergänzend sinnvoll sein, etwa bei knöchernen Verletzungen (z. B. nach einem Trauma).
Laboruntersuchungen spielen in der Akutsituation eher keine Rolle, es sei denn, man vermutet eine Entzündung.
Bei einem Cauda-Equina-Syndrom zeigen mehrere neurologische Tests krankhafte Veränderungen.
Häufig findet sich eine herabgesetzte oder fehlende Sensibilität im Reiterhosenbereich.
Dies lässt sich durch die Untersuchung mit einem stumpfen und spitzen Instrument an der Haut feststellen.
Die Kraftprüfung der Beinmuskulatur zeigt ebenfalls oft deutliche Schwächen, manchmal einseitig, manchmal beidseits.
Außerdem können die Reflexe der Patella- und Achillessehnen abgeschwächt oder komplett erloschen sein.
Der Analreflex ist häufig vermindert oder fehlt vollständig (dies wird durch eine digital-rektale Untersuchung geprüft).
Vor allem die Kombination dieser Ausfälle ist hochgradig verdächtig und wegweisend für die Diagnose.
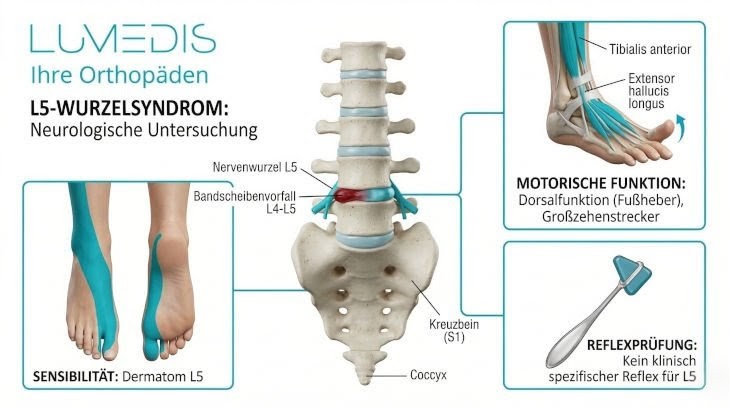
Abbildung eines L5 Syndroms
Im MRT der Lendenwirbelsäule erkennt man beim Cauda-Equina-Syndrom meist eine deutliche Einengung des Spinalkanals im unteren LWS-Bereich.
Häufig ist hier ein großer Bandscheibenvorfall sichtbar, der mehrere Nervenwurzeln gleichzeitig verdrängt.
Auch Tumore, Einblutungen oder Abszesse lassen sich mit einem MRT gut darstellen.
Typisch ist, dass der Raum für die Nervenfasern stark reduziert ist und die Nervenfasern der Cauda Equina wie zusammengedrängt scheinen.
Das MRT zeigt also nicht nur die Ursache, sondern auch das Ausmaß der Nervenkompression.
Deshalb ist es die entscheidende Untersuchung und sollte bei Verdacht schnellstmöglich in einer Notaufnahme erfolgen.
Die Behandlung des Cauda-Equina-Syndroms richtet sich prinzipiell zwar nach der Ursache der Nervenkompression, ist aber aufgrund der Gefahr des Nervenabsterbens äußerst zeitkritisch.
In den meisten Fällen ist eine rasche operative Entlastung notwendig.
Ziel der OP ist es, den Druck auf die Nervenfasern so schnell wie möglich zu beseitigen, etwa durch die Entfernung des Bandscheibenvorfalls, die Erweiterung des Spinalkanals oder die Ausräumung eines Hämatoms oder Abszesses.
Je früher dieser Eingriff erfolgt, desto besser sind die Chancen, dass sich Nervenbeeinträchtigungen zurückbilden, denn Verzögerungen können zu bleibenden Schäden führen.
Begleitend zur OP erfolgt eine engmaschige neurologische Überwachung, damit nicht etwa neurologische Störungen wie Blasen- und Darminkontinenz übersehen werden.
Bei Bedarf werden diese durch Katheter oder Blasentraining behandelt.
Die Behandlung von Schmerzen (mit z. B. Ibuprofen) spielt ebenfalls eine Rolle, aber meist eine untergeordnete.
Nach der Akutphase beginnt die Rehabilitation, bestehend aus Physiotherapie zum Wiederaufbau von Kraft, Koordination und Gangsicherheit sowie gezielten Übungen zur Stabilisierung der Wirbelsäule.
Sind Entzündungen die Ursache für ein Cauda-Equina-Syndrom, kommen zusätzlich Medikamente wie Antibiotika oder Kortison zum Einsatz.
Bei Lumedis liegt der Fokus auf der Nachbehandlung nach der akuten Phase (oder OP).
Hierfür leiten wir eine präzise funktionelle Analyse ein.
Wir beurteilen, welche Nerven beeinträchtigt sind oder welche noch eine ausreichende Restfunktion haben.
Mithilfe von Elektromyografie, Ganganalyse sowie muskulärem Dysbalance-Check lassen sich diese Defizite erfassen und dokumentieren.
Darauf aufbauend entwickeln wir individuelle Therapiepläne, die Trainingsprogramme beinhalten, die nicht pauschal, sondern nervenspezifisch ansetzen.
Das Ziel ist es, vorhandene gesunde Nervenbahnen optimal zu nutzen und mangelhafte muskuläre Funktionen stetig zu verbessern.
Gerade bei teilweisen Ausfällen können so schrittweise alltägliche Funktionen zurückgeholt und damit die Lebensqualität verbessert werden.
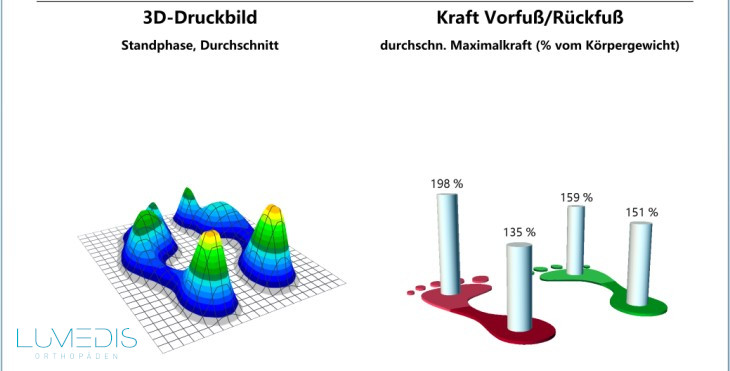
Durchschnittlicher Fußabdruck beim Laufen von einem Rückfußläufer.
Der muskuläre Check mit einer Elektromyographie (EMG) spielt beim Cauda-Equina-Syndrom eine wichtige Rolle, um die Funktion der betroffenen Nerven objektiv beurteilen zu können.
Dadurch lässt sich messen, ob und wie gut einzelne Muskeln noch angesteuert werden können.
Dabei zeigen sich oft ein typisches Muster mit einer abgeschwächten oder verzögerten Muskelaktivierung, insbesondere bei den Fußhebern, der Wadenmuskulatur oder Oberschenkelmuskeln.
Auch Seitenunterschiede werden sichtbar, die von außen betrachtet und ohne Messungen nicht immer sofort auffallen.
Ein EMG hilft also dabei, zwischen einer echten Nervenschädigung und einer schmerzbedingten Schonhaltung zu unterscheiden, was für die Planung der weiteren Therapie entscheidend ist.
Die Übungen nach einem Cauda-Equina-Syndrom müssen auf den Einzelfall abgestimmt werden.
Pauschale Trainingsprogramme sind hier wenig sinnvoll, da Ausmaß und Verteilung der Nervenschädigung von Mensch zu Mensch stark variieren können.
Grundlage ist immer die Therapieempfehlung der Operateure oder Orthopäden, ergänzt durch die Ergebnisse diagnostischer Verfahren wie EMG, Ganganalyse und Muskelcheck.
Prinzipiell stehen zunächst einfache Aktivierungsübungen im Vordergrund, um die Kommunikation zwischen Nerven und Muskeln zu verbessern.
Im nächsten Schritt folgen Koordinationsübungen.
Ergänzend kommen stabilisierende Übungen für die Rumpfmuskulatur hinzu, da eine gute Becken- und Wirbelsäulenstabilität die Nerven entlastet und Bewegungsabläufe verbessert.
Die Prognose eines Cauda-Equina-Syndroms hängt stark vom Zeitpunkt der Behandlung und vom Ausmaß der bis dahin stattgefundenen Nervenschädigung ab.
Wird die Ursache frühzeitig erkannt und schnell behandelt, können sich viele Symptome teilweise oder sogar vollständig zurückbilden.
Besonders Bewegungsdefizite haben bei rascher Entlastung eine gute Erholungschance.
Sensibilitätsstörungen und Blasen- oder Darmprobleme benötigen oft mehr Zeit und bilden sich nicht immer vollständig zurück.
Werden diese zu spät behandelt, steigt das Risiko bleibender Einschränkungen deutlich.
Eine strukturierte Rehabilitation verbessert später zwar die funktionellen Ergebnisse, ersetzt aber nicht die frühzeitige Akutbehandlung wie z. B. eine OP bei Bandscheibenvorfall.
Prinzipiell lässt sich sagen, dass der Heilungsverlauf sich oft langwierig präsentiert und viel Eigenarbeit und Geduld erfordert.
Zu den möglichen Spätschäden eines Cauda-Equina-Syndroms gehören anhaltende Sensibilitätsstörungen im Reiterhosenbereich sowie chronische Schmerzen im unteren Rücken oder in den Beinen.
Außerdem können Defizite wie Fußheberschwäche oder Gangunsicherheit dauerhaft bestehen bleiben, v.a. bei schwerer oder lange bestehender Nervenkompression.
Später entwickeln sich oft muskuläre Dysbalancen und Fehlbelastungen, die wiederum neue Beschwerden verursachen.
Eine frühe fachgerechte Nachbehandlung kann das Ausmaß dieser Spätschäden reduzieren, sie jedoch nicht immer verhindern.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Wirbelsäulensprechstunde!