
Großzehenheberschwäche
Veröffentlicht: 11.09.2024 - Letzte Änderung: 16.02.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Falls Sie unter einer Großzehenheberschwäche leiden, beraten Sie gerne unsere Spezialisten von Lumedis Orthopäden und entwickeln gemeinsam mit Ihnen einen individuellen Therapieplan, um Ihre Gehfähigkeit zu verbessern und Beschwerden zu lindern.
Hier kommen Sie zur Terminvereinbarung.
Dieser Artikel wurde durch Dr. Nicolas Gumpert veröffentlicht.
Er ist regelmäßiger Interviewpartner im Hessischen Rundfunk und dem ZDF.
Dr. Nicolas Gumpert ist Facharzt für Orthopädie hat sich auf die nichtoperative Behandlung von Wirbelsäulenerkrankungen und im speziellen dem S1 Syndrom spezialisiert.
Sein Ansatz ist durch gezielte Trainingsmaßnahmen Beschwerden im Bereich der Wirbelsäule so zu entlasten, dass der L5 Nerv nicht mehr "geärgert" wird.
Gerne berät Sie Dr. Gumpert in einer umfangreichen Beratung.
Leider kann es aufgrund der vielen Terminanfragen zu Verzögerungerung in der Terminvereinbarung geben.
Wir hoffen auf Verständnis!
Die Großzehenheberschwäche bezeichnet die eingeschränkte oder fehlende Fähigkeit, die Großzehe aktiv nach oben zu ziehen. Diese Bewegung wird hauptsächlich durch den Musculus extensor hallucis longus ausgeführt, der über die Nervenwurzel L5 angesteuert wird. Eine Schwäche dieses Muskels kann alleine auftreten oder Teil einer kompletten Fußheberschwäche sein. Meist handelt es sich um ein neurologisches Problem, das durch eine Schädigung oder Reizung des L5-Spinalnervs entsteht – zum Beispiel bei einem Bandscheibenvorfall. Die Großzehenheberschwäche führt somit also nicht nur zu funktionellen Einschränkungen beim Gehen, sondern kann auch ein Hinweis auf eine ernste orthopädische oder neurologische Ursache sein.
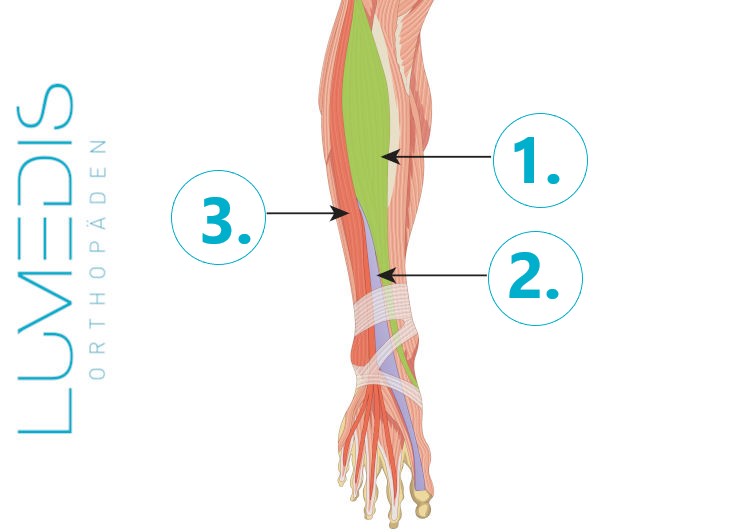
Anatomie der Fußheber
Die häufigste Ursache für eine Großzehenheberschwäche ist dasL5-Syndrom. Dabei handelt es sich um eine Reizung oder Kompression der Nervenwurzel des 5. Spinalnervs der Lendenwirbelsäule. Dies geschieht meist durch einen Bandscheibenvorfall auf Höhe der Lendenwirbelkörper 4 und 5.
Die Nervenwurzel L5 ist für die Ansteuerung des Großzehenhebermuskels verantwortlich. Neben der Muskelschwäche können auch Gefühlsstörungen auf dem Fußrücken und an der Großzehe auftreten. Auch das Gehen auf den Fersen fällt oft schwer. Die Beschwerden sind in der Regel einseitig und treten entweder sehr plötzlich oder schleichend auf.
Meist tritt bei einem L5-Syndrom auch eine Fußheberparese / Fußheberschwäche L5 auf.
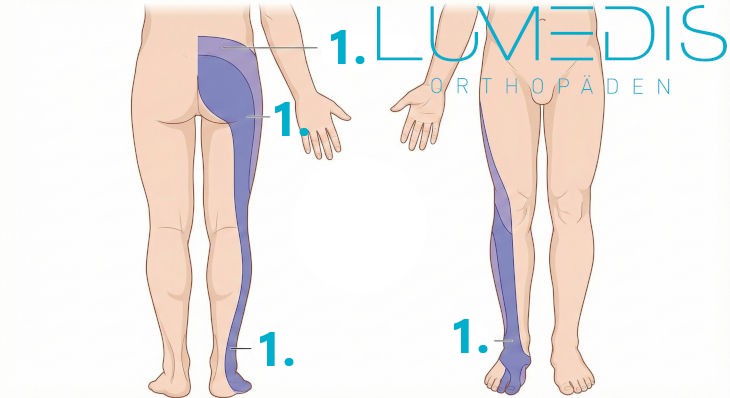
Abbildung Dermatom L5 im Bein
Typisch für eine Großzehenheberschwäche ist, dass die betroffene Person die Großzehe nicht mehr oder nur eingeschränkt aktiv nach oben (Richtung Schienbein) ziehen kann. Beim Gehen fällt dies häufig durch eine gewisse Unsicherheit, Stolpern oder ein verändertes Gangbild auf – besonders beim schnellen Laufen oder auf unebenem Boden. Oft treten zusätzlich Missempfindungen wie Kribbeln oder Taubheitsgefühle im Bereich des Fußrückens und der Großzehe auf. Bei einem ausgeprägteren Befund lässt sich die Zehe selbst unter großer Anstrengung nicht mehr anheben. Auch das Gehen auf den Fersen ist erschwert oder gar nicht mehr möglich; dies ist ein wichtiges klinisches Erkennungszeichen für eine L5-Beteiligung.
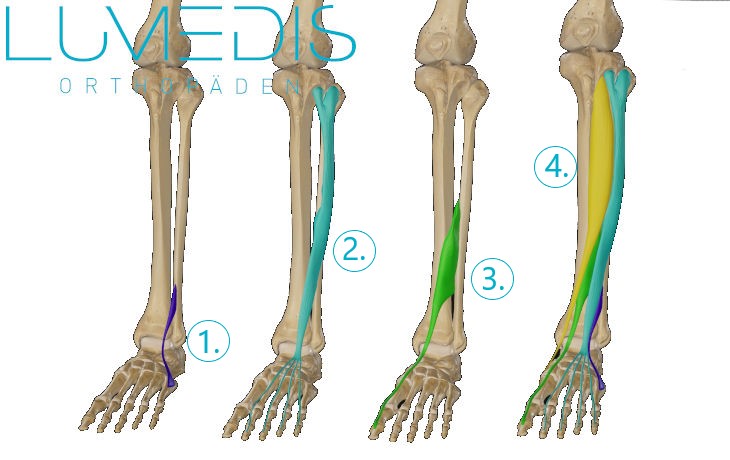
Muskel der Fußheber vom Fuß
Die Diagnose beginnt mit einer gründlichen Anamnese und einer körperlichen Untersuchung. Der Arzt testet gezielt die Muskelkraft der Großzehe, prüft Reflexe und achtet auf Gefühlsstörungen im L5-Dermatom. Zusätzlich wird häufig ein sogenannter Lasègue-Test durchgeführt, um auf eine Reizung der Nervenwurzel zu schließen. In unklaren Fällen kann weiterführende Diagnostik erfolgen – etwa durch ein MRT der Lendenwirbelsäule oder eine neurologische Untersuchung mittels Elektromyografie (EMG). Letztere hilft, die Schwere der Nervenschädigung besser einzuschätzen. Ziel ist es, die genaue Ursache der Großzehenheberschwäche zu identifizieren, um eine passende und zielgerichtete Therapie einzuleiten.
Ein MRT (Magnetresonanztomographie) der Lendenwirbelsäule ist bei einer Großzehenheberschwäche dann erforderlich, wenn der Verdacht auf eine Nervenwurzelkompression besteht – etwa durch einen Bandscheibenvorfall oder eine Spinalkanalstenose. Das MRT ermöglicht eine genaue Beurteilung der Bandscheiben, Nerven und des Spinalkanals, ohne den Körper mit Strahlung zu belasten. Es zeigt, ob eine strukturelle Ursache für die Schwäche vorliegt. Bei zusätzlichen Symptomen wie Taubheitsgefühlen, Schmerzen im Bein oder Reflexveränderungen ist ein MRT umso sinnvoller. Diese Untersuchung ist entscheidend für die weitere Therapieplanung – sei es konservativ oder operativ – und sollte möglichst frühzeitig erfolgen, um bleibende Schäden zu vermeiden.
MRT seitlicher Bandscheibenvorfall L4/5 rechts
Eine Großzehenheberschwäche führt häufig zu einem unsicheren oder veränderten Gangbild. Betroffene können die Großzehe beim Abrollen des Fußes nicht mehr aktiv anheben, was zu einem „Schleifen“ der Zehe über den Boden führt. Besonders beim Gehen auf unebenem Untergrund oder beim schnellen Laufen kann dies zu Stolpern oder Unsicherheit führen. Auch das Gehen auf den Fersen ist erschwert oder gar nicht mehr möglich. Viele Patienten kompensieren dies in der Folge mit einem vermehrten Anheben des Beines; man spricht dann vom sogenannten Steppergang. Diese Gangbildveränderungen belasten langfristig auch andere Gelenke und Muskelgruppen. Es kann zu einem chronisch veränderten Gangbild sowie zu Schonhaltungen des Körpers kommen.
Die Behandlung richtet sich nach der Ursache und dem Ausmaß der Muskelschwäche. In vielen Fällen können konservative Maßnahmen wie Physiotherapie, gezielte Kräftigungsübungen und entzündungshemmende Medikamente ausreichend helfen. Zusätzlich können Osteopathie und Theraband-Übungen zum Einsatz kommen. Bei akuten Beschwerden helfen auch Infiltrationen mit Cortison oder eine PRT (periradikuläre Therapie). Das Training zielt vor allem auf die gezielte Anvisierung und Reaktivierung des Großzehenhebers sowie die Stabilisierung des Gangbildes. In schweren Fällen oder bei fehlendem Therapieerfolg kann auch eine operative Entlastung der Nervenwurzel notwendig werden. Wichtig ist in jedem Fall eine frühzeitige Diagnose und Therapie, um eine dauerhafte Lähmung zu verhindern.
Eine Kortisonspritze kann helfen, die entzündliche Reizung der Nervenwurzel zu lindern – etwa bei einem Bandscheibenvorfall oder einer Neuroforamenstenose. Dabei wird das entzündungshemmende Medikament Kortison in die unmittelbare Nähe des betroffenen Nervs gespritzt. Ziel ist es, Schwellung und Druck auf die Nervenwurzel zu reduzieren, wodurch sich die Muskelkraft – etwa im Großzehenheber – wieder verbessern kann. Die Wirkung setzt meist innerhalb weniger Tage ein. Die Spritzenvergabe erfolgt oft unter bildgebender Kontrolle. Eine solche Spritze kann die Beschwerden deutlich lindern, ersetzt aber keine langfristige Kräftigungstherapie.
Die periradikuläre Therapie (PRT) ist eine gezielte Injektion (Spritzengabe) mit Kortison und gegebenenfalls einem örtlichen Betäubungsmittel (Lokalanästhetikum) direkt an der betroffenen Nervenwurzel – in diesem Fall meist an der Nervenwurzel L5. Sie erfolgt unter Röntgen-Kontrolle (genauer gesagt mittels CT), um eine exakte Platzierung zu gewährleisten. Dieser Eingriff kann die Entzündung und den Druck auf die Nervenwurzel reduzieren und somit eine Verbesserung der Großzehenheberschwäche bewirken. Sie eignet sich besonders bei starken Schmerzen oder wenn konservative Maßnahmen bislang nicht erfolgreich waren. Oft sind mehrere Sitzungen notwendig. Insgesamt ist die PRT eine Maßnahme mit hohem therapeutischem Nutzen, denn sie ist ambulant durchführbar und minimalinvasiv (greift also nur gering in den Körper ein).
Eine Operation ist dann notwendig, wenn die Großzehenheberschwäche trotz intensiver konservativer Therapie nicht besser wird oder sich sogar verschlechtert. Auch bei begleitenden Lähmungserscheinungen, anhaltenden starken Schmerzen oder einem großen Bandscheibenvorfall, der auf die Nervenwurzel drückt, kann eine OP angezeigt sein. Ziel des Eingriffs ist die Entlastung des betroffenen Nervs. Operativ kann dies zum Beispiel durch eine sogenannte Mikrodiskektomie oder eine Erweiterung des Nervenkanals erfolgen. Wird die Operation bei schweren Fällen frühzeitig durchgeführt, kann dies dauerhafte Nervenschäden verhindern. Die Entscheidung zur OP sollte aber immer individuell getroffen werden, unter Einbeziehen aller bisherigen Befunde und Beschwerden.
Bei Lumedis legen wir großen Wert auf eine exakte Ganganalyse. Gerade bei einer Großzehenheberschwäche kann sich das Gangbild stark verändern – was langfristig zu Folgeproblemen führt. Mit modernster Technik analysieren wir, wie der Fuß aufsetzt, wie sich die Großzehe bewegt und welche Muskelgruppen kompensieren. Auf Basis dieser Daten entwickeln wir ein gezieltes Behandlungs- und Trainingskonzept. Die Analyse erlaubt es uns, Fehlbelastungen frühzeitig zu erkennen und zu korrigieren – ein wichtiger Diagnoseschritt, um eine Verschlechterung zu vermeiden und die Fuß- und Gangfunktion langfristig zu verbessern.
Ein weiterer zentraler Bestandteil unserer Diagnostik bei Lumedis ist die Muskelfunktionsanalyse. Hierbei untersuchen wir gezielt die Kraft, Koordination und Ansteuerung der betroffenen Muskeln – insbesondere des Großzehenhebers. Durch computergestützte Verfahren und funktionelle Tests lassen sich auch kleinste Muskelschwächen erkennen. Die Ergebnisse helfen uns, ein individuell angepasstes Trainingsprogramm zu erstellen, das genau an diesen Schwachstellen ansetzt. So kann die Muskulatur gezielt aktiviert, aufgebaut und langfristig gestärkt werden. Diese präzise Herangehensweise ermöglicht es uns, die Beschwerden nachhaltig zu verbessern – besonders bei chronischen oder therapieresistenten Verläufen.
Bei Lumedis legen wir großen Wert auf ein individuell zugeschnittenes Übungsprogramm. Ziel ist es, die geschwächte Fuß- und Zehenmuskulatur aktiv zu kräftigen und gleichzeitig das gesamte Bewegungssystem zu stabilisieren. Zu Beginn stehen Übungen für den Großzehenheber im Vordergrund, z. B. das bewusste Anheben der Großzehe im Sitzen oder gegen einen leichten Widerstand (Theraband). Ergänzt wird das Programm durch sogenanntes „sensomotorisches“ Training auf instabilen Unterlagen, Koordinationsübungen und gezieltes Gleichgewichtstraining.
Besonders effektiv ist auch das funktionelle Training in Alltagsbewegungen – etwa das aktive Abrollen des Fußes oder kontrolliertes Gehen auf unebenem Untergrund. Bestenfalls werden hierbei Ausweichbewegungen und Fehlhaltungen von einem Fachkundigen bemerkt und korrigiert – etwa durch einen Physiotherapeuten. Das Übungsprogramm wird im Laufe der Zeit angepasst und weiterentwickelt, je nach Trainingsfortschritt und Beschwerden des Patienten. So kann die Funktion der Großzehe nachhaltig verbessert und die Rückkehr zur vollen Belastbarkeit erreicht werden.
Durch unsere langjährige Erfahrung und die Kombination aus Diagnostik und Therapie erzielen wir bei Lumedis besonders gute Ergebnisse – auch bei chronischen Fällen.
Die Heilungsdauer einer Großzehenheberschwäche hängt stark von der Ursache und dem Ausmaß der Nervenschädigung ab. Eine individuelle Prognose ist aber nur nach genauer Untersuchung möglich. Bei frühzeitiger Diagnose und konsequenter Inanspruchnahme der Therapie sind erste Verbesserungen oft nach wenigen Wochen erkennbar. Leichte Schwächen können sich innerhalb von vier bis sechs Wochen deutlich bessern. In schwereren Fällen – insbesondere bei Lähmungen – kann die Erholung mehrere Monate dauern. Eine vollständige Rückbildung ist nicht immer garantiert. Umso wichtiger ist es, frühzeitig zu handeln, gezielt zu trainieren und die Belastung gut zu steuern.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Sprechstunde!