
MRT - Magnetresonanztomographie
Veröffentlicht: 05.01.2019 - Letzte Änderung: 20.03.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Lumedis führt keine MRT´s selbst durch, das machen unsere Kollegen aus der Radiologie.
Da aber alle Spezialisten von Lumedis die MRT-Bilder mit Ihrer großen Erfahrung selbst befunden, ist es uns ein Anliegen MRT Bilder mit bester Bildqualität zu bekommen.
Dr. Nicolas Gumpert ist Facharzt für Orthopädie und Experte für patientennahe Medizin.
Neben seiner Tätigkeit in der Praxis ist er als Stammgast der TV-Sendung ‚hallo hessen‘ (HR) bekannt.
Seine fachliche Expertise wird seit Jahren durch regelmäßige Auszeichnungen in der Focus-Ärzteliste bestätigt.
Sein besonderes Anliegen ist es, medizinisches Wissen laienverständlich und fundiert zu vermitteln – sowohl in seinen Artikeln auf lumedis.de als auch auf seinen Social-Media-Kanälen bei Facebook und Instagram.
Bei der Magnetresonanztomographie (MRT), auch Kernspintomographie genannt, handelt es sich um ein Diagnoseverfahren der Radiologie.
Das MRT ist eine Untersuchungsmethode, mit der in relativ kurzer Zeit ausgezeichnete Schichtaufnahmen jeder Körperregion angefertigt werden können.
Im Gegensatz zur Röntgenuntersuchung und Computertomographie (CT) gibt es bei dem MRT keine schädliche Strahlenbelastung.
Stattdessen arbeitet das MRT mit einem starken Magnetfeld und Radiowellen. Das MRT kann abhängig von der Fragestellung mit oder ohne Kontrastmittel durchgeführt werden und ist auch für Kinder und Schwangere im zweiten und dritten Trimenon geeignet.
Es gilt es eine risikolose, schonende Untersuchungsmethode. Lediglich bei Metallen im Körper ist Vorsicht geboten.
Es gibt allerdings erhebliche Unterschiede in der Qualität der Auflösung der Bilder.
Geschlossene MRTs bieten viel bessere Bilder als offene MRT-Systeme.
Weiterhin gibt es MRT mit unterschiedlichen Feldstärken, diese werden in Tesla angegeben.
Allgemein kann man sagen, dass mehr Feldstärke auch mit einer höheren Bildqualität einhergeht.
Daher freuen sich die Frankfurter Spezialisten von Lumedis über ein 3 Tesla MRT.
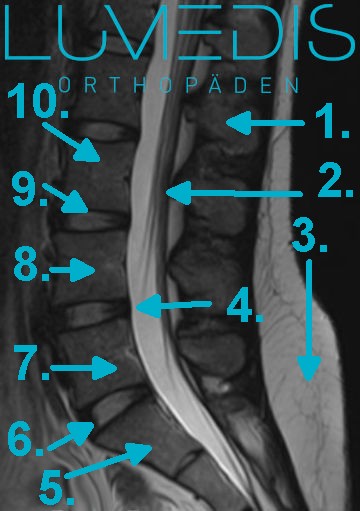
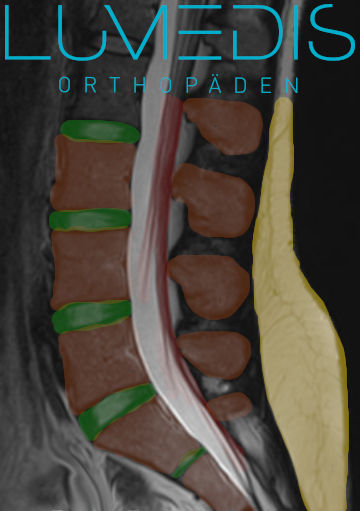
MRT der LWS (T2, seitlich)
Das MRT ist eine begehrte Untersuchungsmethode und ideal zur Darstellung von Organen, Weichteilgewebe und Gelenken.
Im Bereich des Schädels ist das MRT bei sämtlichen intrakraniellen Erkrankungen indiziert (mit Ausnahme von intrakraniellen Blutungen).
Dazu gehören Erkrankungen
Auch Tumoren und Fehlbildungen im Schädel können mit dem MRT nachgewiesen werden.
Weitere Gründe für ein MRT sind
Das MRT zeigt zudem Fehlbildungen, Kompressionen, intramedulläre Blutungen sowie Metastasen und Tumoren im Bereich von Wirbelsäule und Spinalkanal.
Am allerhäufigsten wird das MRT zur Gelenkdiagnostik angewendet.
Es dient der Differenzierung von
Weitere wichtige Indikationen sind Erkrankungen, Fehlbildungen und Tumoren im Abdomen=Bauchraum (z.B. Leber und Milz), Retroperitoneum=hinter dem Bauchraum (Pankreas, Nieren, Lymphknoten) und im Becken.
Erkrankungen der Geschlechtsorgane und der weiblichen Brust (Mamma) sind weitere Gründe für die Durchführung eines MRTs.
Das Herz und sämtliche große Gefäße wie die Aorta, ihre großen Äste, die Pulmonalarterien und die Becken-Beingefäße können mit dem MRT dargestellt werden.
Summa summarum ist das MRT eine Untersuchungsmethode, die zahlreiche Erkrankungen und Anomalien detektiert und daher bei verschiedensten Erkrankungen indiziert.
Gegen eine MRT Untersuchung spricht der relative Aufwand und die Kosten der Untersuchung.
Zuallererst werden sämtliche Metallteile abgelegt wie
Kleidungsstücke, die Metalle enthalten, wie BHs mit Bügeln, müssen ausgezogen werden.
Der Patient wird gebeten, sich für die Untersuchung auf eine Liege zu legen.
Besteht eine Platzangst, kann ein Beruhigungsmittel oder eine kurze Narkose gespritzt werden. Alternativ kann auch ein offenes MRT gefahren werden. Diese haben allerdings nicht die gleiche Bildqualität wie ein geschlossenes MRT. Dies sollte frühzeitig mit dem Arzt besprochen werden.
Bevor die Liege in die Röhre gefahren wird, bekommt der Patient Ohrstöpsel oder einen Schallschutzkopfhörer mit Musik, da das MRT-Gerät laute Klopfgeräusche verursacht.
Der Betroffene bekommt zudem einen Schalter in die Hand, der bei Beschwerden betätigt werden kann.
Die Radiologie-Assistenten sitzen im Vorraum und können über eine Gegensprechanlage mit dem Patienten kommunizieren.
Sind alle Vorbereitungen getroffen, wird die Liege mit dem Kopf voran in die MRT-Röhre gefahren wird. Wie weit der Patient in die Röhre gefahren wird, hängt von den zu untersuchenden Körperstrukturen ab. Abhängig von der Fragestellung und den zu untersuchenden Strukturen können verschiedene Aufnahmen angefertigt werden.
Bei speziellen Fragestellungen kann Kontrastmittel nötig sein, dieses wird dann vorab intravenös gespritzt. Bei Gelenken ist es von der Bildgebung her das Kontrastmittel besser, direkt in das Gelenk zu spritzen. Leider können dieses Radiologen technisch häufig nicht durchführen.
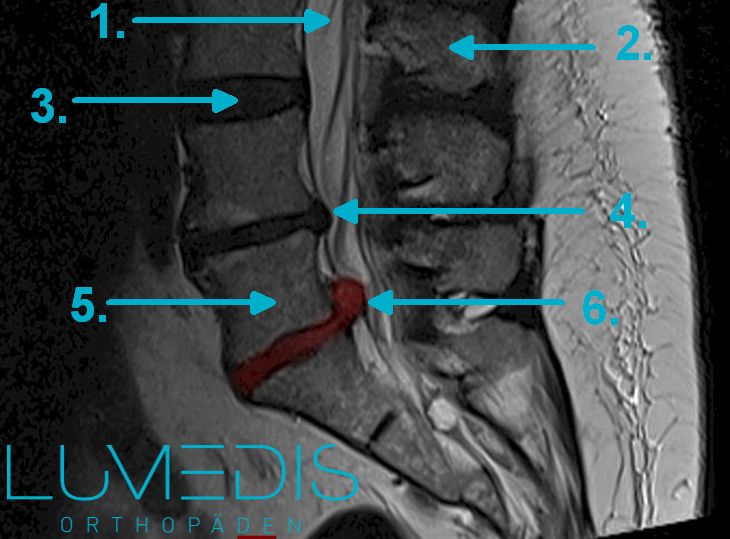
MRT der LWS (seitlich, T2) mit einem Bandscheibenvorfall L5/S1:
Eine MRT-Untersuchung kann unterschiedlich lang andauern, abhängig von der Fragestellung und der Lokalisation der zu untersuchenden Körperteile.
Gegebenenfalls müssen verschiedene unterschiedlich aufwändige Einstellungen gemacht werden.
Isolierte Gelenkuntersuchungen dauert im Durchschnitt nur 15 bis 20 Minuten, während Untersuchungen von Bauchorganen auch mal 30 bis 40 Minuten lang sein können.
In der Regel übernehmen sowohl die gesetzlichen als auch die privaten Krankenkassendie Kosten für MRT-Aufnahmen.
Bei Privatversicherten geht die Rechnung an den Privatversicherten, der die Kosten seiner Versicherung durchreicht.
Die Kosten für ein MRT können sich auf eine Summe zwischen 400 und 1000 Euro belaufen, abhängig vom
Ein MRT der Lendenwirbelsäule kann zum Beispiel zwischen 245€ und 612€ betragen.
Das MRT gilt grundsätzlich als eine sichere, nebenwirkungsfreie und schmerzfreie Untersuchung.
Beschwerden können auftreten, wenn der Betroffene Metalle am oder im Körper trägt oder Kontrastmittel nicht verträgt.
Metalle im Körper können zu Verbrennungen führen und die Bildqualität stören. Auch die Farbe von Tattoowierungen kann Metallanteile beinhalten.
Nebenwirkungen durch Kontrastmittel können
Treten Beschwerden während der Untersuchung auf, sollte der Notfallknopf gedrückt werden und die Symptomatik umgehend den Radiologie-Assistenten geschildert werden.
Wenn von bestimmten Körperstrukturen im herkömmlichen MRT relativ ähnliche Grauabstufungen erscheinen, kann ein Kontrastmittel helfen, diese besser gegeneinander abzugrenzen.
Ein MRT mit Kontrastmittel kann Muskelveränderungen und Blutgefäße besser differenzieren.
Tumoren und Metastasen sind meist sehr gut durchblutet und reichern verabreichtes Kontrastmittel vermehrt an.
Gleichzeitig fallen schlecht durchblutete Strukturen, wie narbiges Gewebe durch eine Minderanreicherung auf.
Außerdem kommt Kontrastmittel bei speziellen Fragestellungen zum Einsatz, wie dem Arthro-MRT. Dafür wird das Kontrastmittel unmittelbar in das Gelenk gespritzt, zum Beispiel in das Hüftgelenk, und kleinste krankhafte Veränderungen können dargestellt werden.
Abhängig von der Fragestellung befinden sich unterschiedliche Bereiche des Körpers innerhalb der MRT-Röhre.
Bei Untersuchungen von
liegt der Kopf meistens (ganz) innerhalb der MRT-Röhre.
Bei Untersuchungen der Lendenwirbelsäule oder der Hüfte befindet sich der Kopf typischerweise außerhalb der Röhre.
Platzangst ist ein weit verbreitetes Krankheitsbild, das in der engen MRT-Röhre Schwierigkeiten bereiten kann.
Jedoch gibt es Mittel, um die Platzangst zu dämpfen. Dafür ist es wichtig, den Arzt frühzeitig über die Platzangst zu informieren.
Bei leichter Platzangst können angstlösende Medikamente wie z.B. Dormicum® eingesetzt werden.
Bei ausgeprägter Platzangst kann eine kurze Narkose für die Zeit in der Röhre nötig sein. Für eine Narkose wird ein leichtes Narkosemittel in die Vene gespritzt, sodass der Betroffene die Untersuchung über „schläft“ und nicht wirklich narkotisiert ist.
Der Betroffene muss in dem Fall in Begleitung zur Untersuchung erscheinen, da am Tag einer Narkose keinesfalls Auto gefahren werden darf.
Als Alternative stehen auch offene MRT´s zu Verfügung. Leider haben offene MRT´s häufig eine deutlich schlechtere Bildqualität.
Sämtliche Gegenstände, die Metalle enthalten oder vom MRT geschädigt werden können, müssen vor der Untersuchung ausgezogen werden.
Brillen mit Metall, Uhren, Schmuck, Piercings und Haarklammern müssen abgelegt werden. Des Weiteren müssen Dinge wie Schlüssel, Münzen und Geldkarten aus den Hosentaschen entfernt werden.
Für das MRT gilt, dass der Betroffene bei der Untersuchung in der Röhre grundsätzlich angezogen bleibt. Man muss sich nicht entkleiden!
Lediglich Gürtel und BHs mit Metallbügeln müssen vor der Untersuchung entfernt werden.
Es ist wichtig Gegenstände aus Metall zu entfernen, da diese in der MRT-Röhre mit einer Verbrennungsgefahr einhergehen und wie Geschosse beschleunigen können.
Zudem kann Metall das Magnetfeld beeinträchtigen, sodass schlechte Bilder entstehen und die Untersuchung hinfällig ist.
Gerade in der Orthopädie werden regelmäßig Tapes / Kinesiotapes verwendet um Verspannungen zu behandeln.
Da Radiologen keine Tapes gegen Verpannungen anlegen, besteht bei Lumedis häufig berechtigte Frage ob man ein Tape vor MRT entfernen muss.
Nein, man kann ein Tape anliegen lassen!
Man muss nicht für jede MRT-Untersuchung nüchtern sein, jedoch kann es für spezielle Fragestellungen erforderlich sein.
Sollte man für eine Untersuchung nüchtern sein müssen, wird der Betroffene rechtzeitig darüber informiert.
Beispiele für Untersuchungen, bei denen man vollkommen nüchtern sein muss, sind Untersuchungen der Magen-Darm-Passage und Untersuchungen unter Narkose, was bei Platzangst nötig sein kann. Vollkommen nüchtern bedeutet ab dem Vorabend kein Essen und ab dem Vormittag nur wenig Wasser.
Bei anderen Untersuchungen darf man vier Stunden vor der Untersuchung nichts essen und nur etwas Wasser bei Bedarf trinken. Das gilt für Untersuchungen wie dem Oberbauch-MRT, vor allem MRCP (MRT der Gallenwege) und dem MRT des Dünndarms, auch Hydro-MRT oder MRT-Sellink genannt.
Normalerweise erfährt der Patient das Ergebnis unmittelbar im Anschluss an die Untersuchung im Arztgespräch.
Das MRT wird gründlich ausgewertet und der ausführliche Bericht wird dem überweisenden Arzt des Patienten in der Regel innerhalb wenigen Tagen zugeschickt.
Bei einer privaten Versicherung bekommt der Versichterte häufig auch selbst das Ergebnis zugeschickt.
Das MRT ist ein Diagnoseverfahren, das im Kontrast zu Röntgen und CT ohne Strahlenbelastung arbeitet.
Stattdessen gibt es ein magnetisches Feld mit elektromagnetischen Wellen, den sogenannten Radiowellen.
Physikalisch wird die verwendete Feldstärke als für das ungeborene Kind unschädlich eingestuft.
Nichtsdestotrotz gibt es keine Studien über den Einfluss vom MRT auf ungeborene Kinder, insbesondere für das sensible erste Trimenon, sodass Ärzte davon absehen, Schwangere im ersten Trimenon in die MRT-Röhre zu schieben.
Dies sollte nur bei unter strenger Indikation geschehen. Des Weiteren ist bis jetzt keine Schädigung durch Kontrastmittel bei der MRT-Untersuchung auf das Kind bekannt.
Aber auch geht man auf Nummer sicher und vermeidet Kontrastmittel bei Schwangeren.
In der Zusammenfassung gilt ein MRT im 2. und 3. Trimenon für die werdende Mutter und Ihr Kind als unbedenklich.
Im 1. Trimenon werden MRT´s unter sehr strengen Auflagen gefahren, auch wenn es bisher keinen Nachweis einer Schädigung für das ungeborene Kind gibt.
Ja, bei einer MRT-Untersuchung können mehrere Körperteile in einer Sitzung untersucht werden.
Dieses ist aber nicht immer möglich und hängt j von verschiedenen Faktoren ab:
Ein MRT der Lendenwirbelsäule ist indiziert, wenn der Betroffene unter akuten oder chronischen Rückenschmerzen im unteren Rücken leidet.
Häufige Ursachen hierfür, wie ein Bandscheibenvorfall der LWS oder eine Vorwölbung der Bandscheibe können mit dem MRT gut dargestellt werden.
Tatsächlich erkennt man die Rückenmarkssegmente im MRT besser als im CT.
Auch Tumoren und Entzündungen der LWS, z.B. durch eine Facettengelenksarthrose oder einen Verschleiß der Bandscheiben (Osteochondrose) können mit diesem Verfahren diagnostiziert werden.
Weitere Indikationen für ein MRT der LWS sind
Zur Durchführung eines MRTs der LWS wird der Betroffene mit dem Kopf voran in die Röhre geschoben.
Meist wird der Patient dabei so weit vorgeschoben, dass der Kopf wieder außerhalb der Röhre liegt, abhängig vom MRT-Gerät.
Die Untersuchung dauert etwa 20 bis 40 Minuten. In Einzelfällen und abhängig von der Fragestellung und der Ausdehnung der Veränderungen kann die Untersuchung länger dauern.
Deutlich umfangreichere Informationen erhalten Sie unter unserem Thema MRT der LWS.
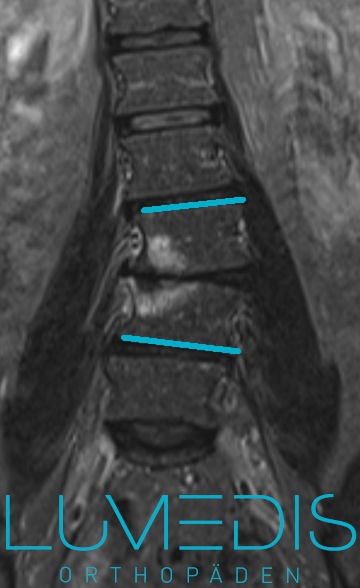
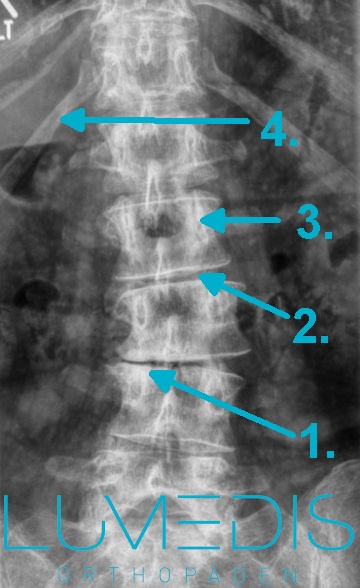
MRT der LWS T2 (linkes Bild)
Weiß kann man die Entzündung der Lendenwirbelsäule erkennen, da die Bandscheibe durch die Fehlstellung aufgebraucht wurde und nun Knochen auf Knochen reibt und eine Entzündung des Knochens entsteht.
Röntgenbild der gleichen Person
Eine häufig gestellte Frage ist, ob man ein MRT der LWS mit einem MRT der Hüfte kombinieren kann.
Technisch geht das leider nur indirekt. Man fährt zuerst ein MRT der LWS und wechselt dann die Spulen und fährt das MRT der Hüfte.
Bei einem hochwertigen 3 Tesla MRT dauern die Bilder jeweils nur 12 - 18 Minuten pro Segment.
Ein MRT der LWS kann immer mit einem MRT des ISG kombiniert werden ohne das Zeitverlust entsteht.
Eine MRT Untersuchung der ISG´s wird meist parallel zu einer MRT-Untersuchung der LWS gefahren.
Ein MRT des Iliosakralgelenks ist indiziert, wenn
besteht. Weitere Indikationen sind mögliche Weichteilschäden der umliegenden Bänder, Sehnen und Muskeln.
Das MRT ist der Goldstandard zur Darstellung von krankhaft verändertem Weichteilgewebe und eignet sich hervorragend zur Gelenkdiagnostik.
Der Patient wird mit dem Kopf voran in die MRT-Röhre geschoben, sodass der Kopf - je nach MRT Gerät - im Freien ist.
Die Untersuchung für eine MRT des Iliosakralgelenks dauert etwa 15 bis 20 Minuten.
Wenn auch die gesamt LWS gefahren wird,verlängert sich die Untersuchungszeit auf bis zu 40 Minuten.
Die Indikationen für ein MRT entsprechen den Indikationen für ein MRT der LWS, nur anatomisch weiter oben gelegen.
Das MRT ist die Methode der Wahl zur Darstellung von Krankheitsbildern und Verletzungen im Bereich des zervikalen Rückenmarks oder der oberen Nervenwurzeln.
sind Indikationen für ein MRT der HWS.
Hinzu kommen Gefäßmissbildungen und Verletzungen wie Wirbelbrüche.
Für ein MRT der HWS wird der Betroffene kopfwärts in die MRT-Röhre geschoben. Bei der Untersuchung bleibt der Kopf typischerweise innerhalb der geschlossenen Röhre.
Abhängig vom Gerät kann der Kopf mehr oder weniger weit von der Röhrenöffnung entfernt sein.
Für die Aufnahmen kann es nötig sein, den Kopf und die Schultern an der Halswirbelsäule zu fixieren. Dadurch kann eine gute Bildqualität sichergestellt werden.
Die Aufnahmen dauern 15 - 30 Minuten.
Weitere Informationen erhalten Sie auch unter unserem Artikel MRT der HWS.
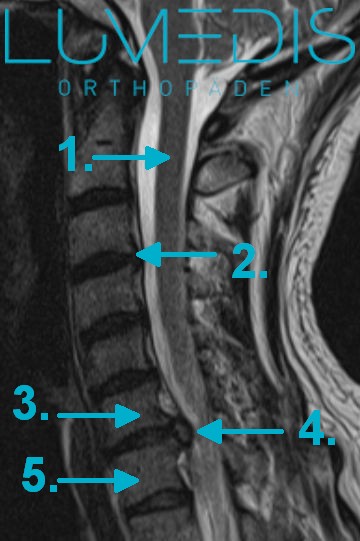
MRT der HWS seitlich T2
Ein MRT des Knies ermöglicht die Beurteilung von
Damit können Knorpelschäden, Abnutzungserscheinungen wie Arthrose, Bänderrisse und Meniskusrisse diagnostiziert werden.
Bei dem MRT des Knies wird der Patient mit den Füßen voran bis zur Hüfte in die Röhre geschoben. Das bedeutet, dass Kopf und Oberkörper außerhalb der Röhre bleiben.
Es gibt zudem neue MRT-Geräte, die eine Aufnahme im Sitzen ermöglichen, sogenannte Upright MRT´s.
Die Untersuchung dauert etwa 20 bis 30 Minuten.
Weitere Informationen erhalten Sie auch unter unserem Artikel Knie-MRT.
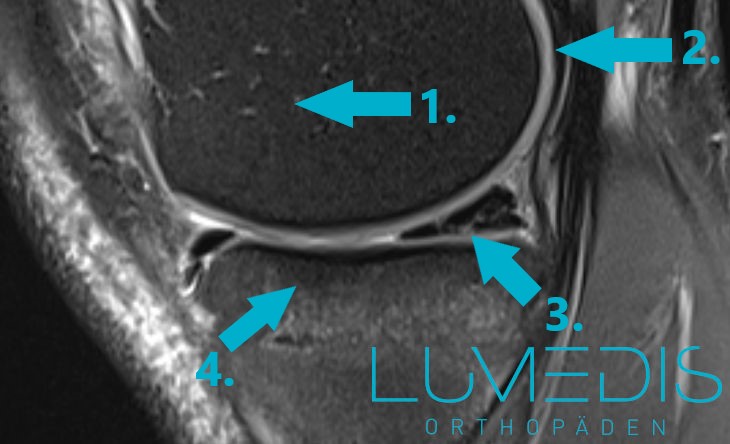
MRT Knie seitlich (T2):
Vergleichsbild - die rote line zeichnet den Meniskusriss nach
Ein Schulter-MRT dient der Darstellung von Sehnen, Bändern, Knochen, Muskulatur des Schultergelenks.
Sowohl Tumoren als auch Frakturen und Gelenkveränderungen wie eine Infektion können nachgewiesen werden.
Häufige Erkrankungen der Schulter wie
können mit dem MRT diagnostiziert werden.
Der Betroffene wird mit dem Kopf voran in die MRT-Röhre geschoben und bleibt während der Untersuchung mit dem Kopf in der Röhre.
Die Schulter wird meistens fixiert, damit die Bildqualität erhalten bleibt.
Die Untersuchung dauert zwanzig bis dreißig Minuten.
Weitere Informationen erhalten Sie unter unserem Artikel MRT der Schulter.
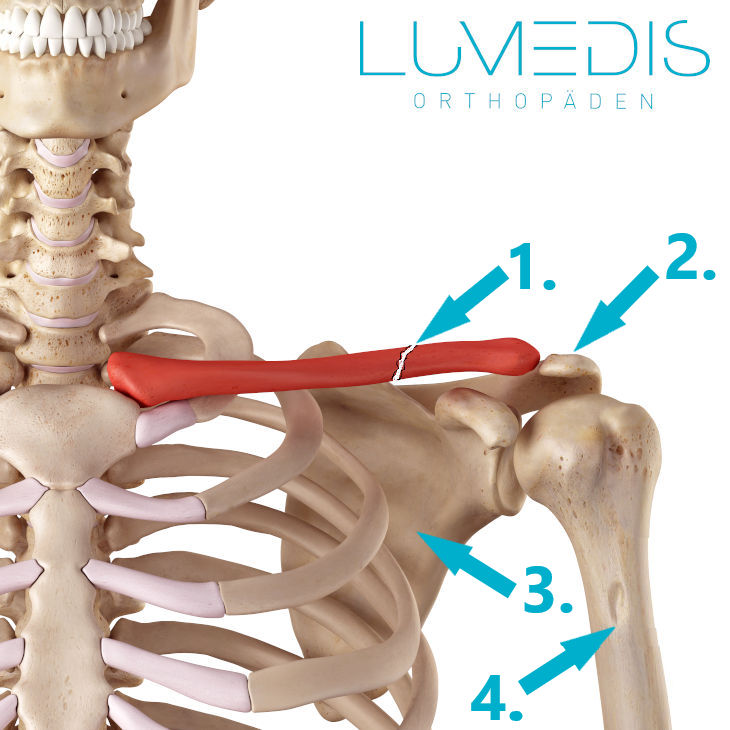
Abbildung eines Schlüsselbeinbruchs
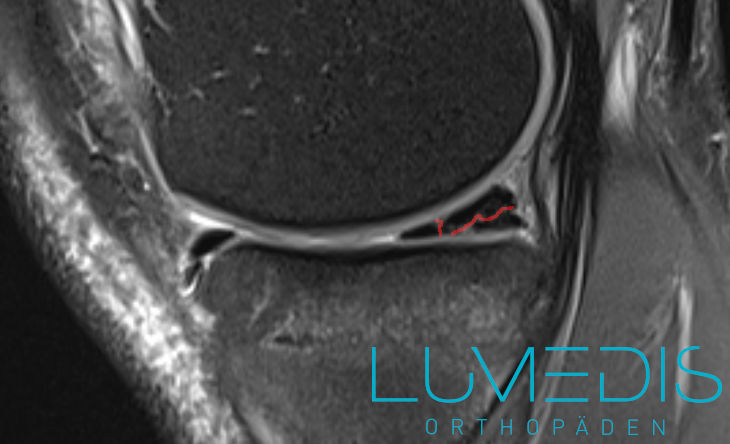
Ein MRT des Fußes ist indiziert, wenn ein Knochenbruch im Röntgen oder in der Computertomographie nicht mit Sicherheit ausgeschlossen werden konnte oder Weichteilverletzungen bei einer komplizierten Fraktur ausgeschlossen werden müssen.
Das MRT spielt eine wichtige Rolle in der Diagnostik von Weichteilschäden wie Bandverletzungen.
Das MRT ist die Methode der Wahl, um einen Bänderriss darzustellen.
Des Weiteren dient es der Darstellung von chronischen Muskel- oder Gelenkentzündungen.
Der Betroffene wird fußwärts in die Röhre geschoben, sodass Kopf und Oberkörper außerhalb der Röhre bleiben.
Das erleichtert die Untersuchung bei Patienten mit Platzangst.
Gegebenenfalls kann das MRT im Sitzen erfolgen (nur bei upright-MRT´s).
Die Untersuchung kann 20 bis 45 Minuten dauern, abhängig von der Fragestellung.
Weitere Informationen erhalten Sie auch unter unserem Thema "MRT vom Fuß".
MRT vom Fuß (seitlicher Fuß T2)
Bei einem V.a. eine Fraktur im Handgelenk wird zunächst geröntgt.
Ergibt sich hier das Bild eines komplizierten Bruches mit möglichen Weichteilschäden oder lässt sich kein Befund trotz starker Beschwerden (V.a. auf einen okkulten Bruch, z.B. vom Kahnbein) nachweisen, kommt das MRT zum Einsatz.
Es dient der genauen Darstellung von Handgelenk mit Bandapparat und Sehnen.
Das MRT eignet sich außerdem zur Darstellung
Um Gewebe zu unterscheiden, das krankhaft gesteigert durchblutet ist und um Blutungen zu zeigen, wird Kontrastmittel verwendet.
Der Betroffene wird mit ausgestrecktem, fixiertem Arm kopfwärts in die MRT-Röhre geschoben. In einigen Geräten bleiben Kopf und Oberkörper dabei außerhalb der Röhre.
Bei Hüftschmerzen mit Bewegungseinschränkungen im Hüftgelenk kann ein MRT helfen, Erkrankungen wie
Solche Erkrankungen haben keine Heilungsmöglichkeit, jedoch kann der Krankheitsverlauf bei frühzeitiger Therapie maßgeblich verzögert werden.
Weitere Indikationen sind Frakturen, z.B. Schenkelhalsbrüche, die im Röntgen nicht eindeutig ausgeschlossen werden können oder komplizierte Brüche, die möglicherweise mit Weichteilschäden einhergehen.
Kleinste Verletzungen der Gelenkkapsel, wie ein Labrumabriss (Einriss der Gelenklippe), können sehr gut dargestellt werden.
Entzündungen von Muskulatur, Bändern oder einem Schleimbeutel (Bursitis trochanterica) können im MRT ebenfalls gut diagnostiziert werden.
Seltene Erkrankungen der Hüfte sind Tumoren. Für die Untersuchung der Hüfte wird der Patient mit dem Kopf voran in die MRT-Röhre geschoben.
Das MRT der Hüfte dauert meist 20 bis 30 Minuten.
Weitere Informationen erhalten Sie auch unter unserem Thema MRT der Hüfte.
Ein MRT des Ellenbogens ist grundsätzlich indiziert, wenn Verdacht auf einen Weichteilschaden besteht.
Bei Lumedis ist die typische Indikation für ein MRT vom Ellenbogen
eingesetzt.
Verletzungen von
können mit dem MRT beurteilt werden.
Im Normalfall wird zuerst ein Röntgenbild gemacht und dann bei Verdacht auf Weichteilverletzung ein MRT.
Das MRT vom Ellenbogen benötigt seltener Kontrastmittel, da tumoröse Veränderung hier selten anzutreffen sind.
Für die Untersuchung wird der Betroffene mit dem nach oben ausgestrecktem Arm gelagert und kopfwärts in die MRT-Röhre gefahren (die sogenannte Batman-Position).
Die Untersuchung dauert ungefähr 20 bis 40 Minuten.
Weitere Informationen erhalten Sie auch unter unserem Thema MRT vom Ellenbogen.
Wir beraten Sie gerne in unserer Sprechstunde!