PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Haben Sie Schmerzen in der Achillessehne? Es könnte sich um eine Achillodynie, einen Reizzustand der Achillessehne handeln. Wenn das nicht direkt erkannt und behandelt wird, kann es zu chronischen Schmerzen und Beeinträchtigungen beim Gehen kommen. Deshalb ist es wichtig, sich früh einer ausführlichen Diagnostik zu unterziehen. Vereinbaren Sie jetzt einen Termin bei den Experten für die Achillessehne von Lumedis. Hier kommen Sie zu Ihrem Wunschtermin.

Dieser Artikel wurde durch Dr. Nicolas Gumpert veröffentlicht und zuletzt durch Dr. Jannik Ole Ashauer aktualisiert.
Über Jahre hinweg wird Dr. Gumpert in den Empfehlungen der Focus-Ärzteliste aufgenommen.
Dr. Ashauer und Dr. Gumpert hat sich seit Jahren auf die Behandlung der Achillessehne spezialisiert und hat spezifisch für die Behandlung der Achillessehnenentzündung die Therapiemethoden optimiert. Für diesen größtmöglichen Erfolg hat das Team von Lumedis Tausende erfolgreiche Behandlungen (besonders im Sportbereich) durchgeführt.
Mit „Achillodynie“ bezeichnen Mediziner ein schmerzendes Syndrom im Bereich der Achillessehne. Diese Sehne dient als Ansatz der Wadenmuskulatur am Fersenbein des Fußes. Die Beschwerden entstehen vor allem durch Überlastungder Wadenmuskulatur, die sich dann weiter auf die Achillessehne übertragen kann.
Gehäuft tritt diese Überlastung bei Läufern auf. Prädisponierende Faktoren für eine Achillodynie sind:
Zu Beginn der Erkrankung bemerken die meisten Betroffenen die Schmerzen nach langer Belastung etwas oberhalb der Ferse. Über Nacht verschwinden diese oft wieder, wenn die Beine ausgeruht werden, treten bei wiederholender Belastung aber immer wieder auf. Schreitet die Erkrankung mit der Zeit jedoch weiter voran, treten die Schmerzen irgendwann bereits in Ruhe auf. Zu diesem Zeitpunkt bemerken viele dann auch eine schmerzhafte Verdickung oder Schwellung der Achillessehne.
Oft wird dann auch, sofern bis dahin noch Sport getrieben wurde, die sportliche Belastung des Fußes aufgrund der Schmerzen eingestellt oder zumindest deutlich reduziert. Manchmal werden die Schmerzen so stark, dass sie den Patienten in seinen Alltagsaktivitäten erheblich einschränken, was den Leidensdruck der Betroffenen zusätzlich erhöht. Wenn im Verlauf der Erkrankung die Sehne durch die Entzündung geschädigt wird, äußert sich dies zunächst durch Anlaufschmerzen während des Belastungsbeginns.Bei fortschreitender Sehnenschädigung halten die Beschwerden dann auch bis nach der Belastung an. In diesem Stadium wird der Schmerz besonders durch die Dehnung der Achillessehne massiv verstärkt.


Die Sehnenspezialisten von Lumedis haben sich auf die Behandlung der chronischen Schädigung der Achillessehne spezialisiert.
Falls Sie mit dem Behandlungsfortschritt nicht zufrieden sind, eine zweite Meinung benötigen, eine Chronifizierung droht oder gar eingetreten ist, übernehmen die Frankfurter Sehnenspezialisten gerne Ihren Fall.
Insbesondere durch die Kombination einer 3D druckmessgestützen Gang- und Laufanalyse und darauf abgestimmte individuelle und einzigartige Übungen können wir vielen Patienten helfen.
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Schmerztherapie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Ist die Achillodynie im Rahmen des Laufsportes entstanden, ist sie oft etwas schwieriger zu behandeln. Einen wichtigen Baustein in der Therapie bilden hierbei Dehn-/ oder Kräftigungsübungen der Achillessehne. Hierfür gibt es zahlreiche Übungen, die zur Heilung beitragen können, indem sie die Waden-, Knie-, und Hüftmuskulatur kräftigen und damit die Schmerzen der Achillessehne lindern können.
Leider gibt es keine Übung, die bei jedem optimal hilft. Es muss daher individuell untersucht werden, was die Ursachen für die Beschwerden sind, damit die Behandlung und die Übungen auf den Status des Patienten angepasst werden können.
Da sich die Achillodynie mit für diese Erkrankung typischen Beschwerden präsentiert, beginnt die Diagnostik meist mit einem Anamnesegespräch, bei dem es hilfreich ist, wenn der Patient seinem Arzt die bestehenden Schmerzen möglichst genau beschreiben kann. Darüber hinaus sind auch die Art, Dauer und Auslöser der Beschwerden sowie der aktuelle Trainingszustand von Bedeutung.
In der anschließenden körperlichen Untersuchung stellt sich die Achillessehne beim Abtasten stark druckschmerzhaft und ca. 5 cm über dem Fersenbein als prominente Verdickung dar. Danach wird der Fuß erst passiv durch den Arzt und dann aktiv durch den Patienten bewegt. Je nach Möglichkeit sollte der Patient auch ein paar Schritte gehen, damit der Behandler das Gangbild analysieren kann.
Die Ultraschalluntersuchung (“Sonographie”) ist eine sehr einfach durchführbare und zuverlässige bildgebende Diagnostik, um eine Achillodynie festzustellen. Die geschädigte Sehne präsentiert sich dann mit einer spindelförmigen Verdickung. Manchmal wird zusätzlich zum konventionellen Ultraschall noch der sogenannte SMI-Ultraschall eingesetzt. Dieser detektiert die Durchblutung des dargestellten Gewebes. Im Falle einer Achillodynie zeigt sich bei diesem Verfahren dann eine vermehrte Durchblutung in der unmittelbaren Umgebung der Achillessehne.
In der Regel ist eine Röntgendiagnostik als bildgebendes Verfahren nicht die erste Wahl, die im Falle einer Achillodynie eingesetzt wird. Ein Röntgenbild kann jedoch in bestimmten Fällen erforderlich sein, insbesondere wenn der Arzt neben der Achillodynie noch den Verdacht auf eine Verletzung des Knochens im Bereich der Ferse oder eine Verkalkung der Achillessehne hat. Des Weiteren kann das Röntgen eingesetzt werden, um andere Ursachen für die Schmerzen, wie beispielsweise Gicht oder Arthritis, auszuschließen.
Ein MRT der Achillessehne wird benötigt, um einen Riss der Achillessehne sicher ausschließen zu können. Des Weiteren sollte eine MRT-Untersuchung erfolgen, wenn die Diagnostik der Achillodynie anhand der klinischen Untersuchung und Ultraschall nicht klarstellend erfolgen konnte, da mittels MRT besonders gut Weichteile wie Muskeln, Sehnen und Fettgewebe dargestellt werden können.
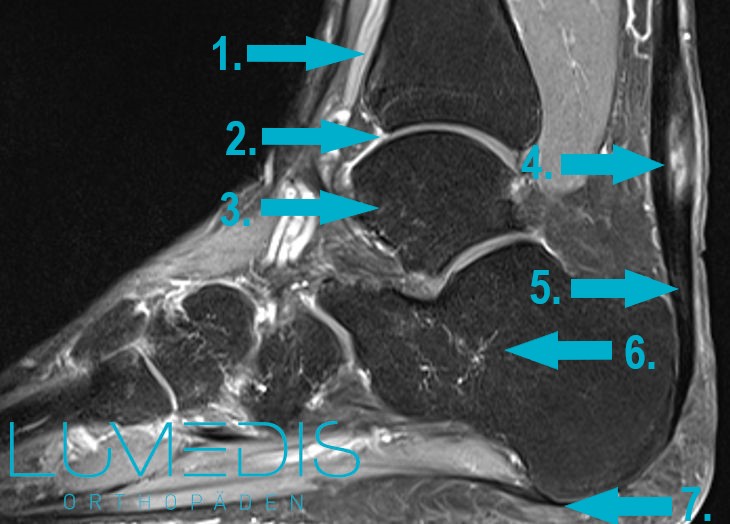
MRT Fuß seitlich T2
Prinzipiell hängt die Behandlung der Achillodynie von ihrem Schweregrad ab:
Spezielle Dehnübungen für die Achillessehne helfen, eine Überbeanspruchung der Sehne zu vermeiden. Dies kann dazu beitragen, die Symptome einer akuten Achillodynie zu lindern und einer erneuten Verletzung vorzubeugen. Im Rahmen der Physiotherapie kann Ihnen ein speziell ausgebildeter Therapeut verschiedene Übungen zeigen, mit denen Sie Ihre Achillessehne optimal dehnen können.
Lesen Sie mehr dazu in unserem Artikel: Übungen bei einer Achillodynie

Der Markt an Bandagen ist sehr groß. Es gibt viele verschiedene Bandagen von diversen Herstellern, die jedoch alle zur Ruhigstellung und Schonung der Achillessehne beitragen sollen. Die Bandagen umschließen die Achillessehne und die Ferse wie ein sehr enger Strumpf. In vielen Bandagen ist zusätzlich noch ein Keil eingearbeitet, um eine mechanische Entlastung der Sehne zu gewährleisten.
Das Tragen einer Bandage ist daher nur sinnvoll, wenn eine akute Achillodynie gerade abheilt. Sie sollte keinesfalls dauerhaft getragen werden.
Mit speziellen Bändern, die auf die Haut geklebt werden können, den sogenannten Kinesio-Tapes, können Verletzungen des Bewegungsapparates behandelt werden. Sie können je nach Anwendung:
Alles zusammen soll zur Schmerzlinderung der Verletzung beitragen. Das Tape sollte von einer fachkundigen Person auf der Haut angebracht werden, um die gewünschten Effekte zu erzielen. Wenn das Tape einmal auf die Haut geklebt wurde, kann es einige Tage getragen werden.
Wenn Einlagen gezielt eingesetzt werden, können sie bei der Behandlung der Achillodynie hilfreich sein, um die Belastung der Achillessehne zu reduzieren und die damit zusammenhängenden Schmerzen zu minimieren. Des Weiteren können Einlagen bei Fußfehlstellungen, wie einem Knick-Senkfuß, helfen, indem sie die fehlerhafte Fußposition korrigieren und damit den Zug auf die Achillessehne reduzieren. In diesem Falle sollten die Einlagen speziell an Ihre individuelle Fußform angepasst werden.
Die Einlagen sind allerdings nur unterstützend in die Behandlung der Achillodynie zu integrieren, da sie alleine keine Heilung der Erkrankung bewirken können. Sie sind lediglich zur Linderung der Schmerzsymptomatik und zur Unterstützung des Heilungsprozesses einsetzbar.
Die Laufbandanalyse kann dabei helfen, sich einen gesunden und fußfreundlichen Laufstil anzueignen, um einer Achillodynie entgegenzuwirken oder sie gar nicht erst entstehen zu lassen. Mithilfe von Kameras von allen vier Seiten und einer Druckmessplatte im Boden des Laufbandes können Überlastungen und Schonhaltungen beim Laufvorgang im Seitenvergleich beider Beine analysiert werden. Als mögliche Auffälligkeiten einer Achillodynie können unter anderem eine Außenrotationsstellung des Fußes, ein Knick-Senk-Spreizfuß und eine Instabilität der Hüfte sein.
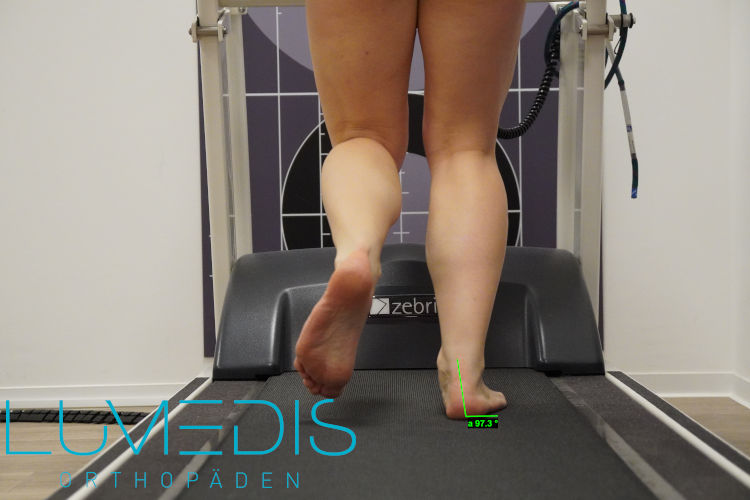
Mit der Elektromyographie (EMG) können muskuläre Spannungen der Wadenmuskulatur während des Laufen aufgezeichnet werden. Bei dem Verfahren wird die Muskelaktivität bildhaft dargestellt und kann darüber Aufschluss auf die Beanspruchung der Wadenmuskulatur liefern.
Die Differenzierung einer Überbelastung ist dann im Seitenvergleich mit der gesunden Seite möglich. Außerdem werden mit dem EMG die Auswirkungen von Änderungen des Laufstils direkt mess- und sichtbar.
In fast allen Fällen ist eine Achillodynie gut heilbar. Und das ist sogar fast immer ohne jegliche Operationen möglich. Zuerst wird die Erkrankung mit konservativen Methoden wie Ruhigstellung, Physiotherapie/Krankengymnastik, Wärmetherapie und Medikamenten versucht zu behandeln. Wenn die Methoden jedoch zu keiner Besserung der Symptomatik führen, ist ein operativer Eingriff notwendig, da eine lang andauernde Entzündung der Achillessehne die Sehne schwächen kann, was eine Sehnenruptur zur Folge haben könnte.
Die Operation dauert in der Regel nicht länger als 45 Minuten und kann ambulant oder stationär durchgeführt werden. Im Anschluss an die OP wird der Fuß mit einem Spezialschuh entlastet und nach einer Art Stufenplan immer mehr belastet. Die Therapie strebt eine bestmögliche Wiederherstellung der Sehnenfunktion an. Nach der OP sollte eine Reha erfolgen, die bis zu 6 Monate dauern kann. Sport sollte frühestens nach 3 Monaten wieder getrieben werden.
Um die Symptome der Achillodynie zu lindern, sind Übungen zur Kräftigung der Wadenmuskulatur und Dehnübungen der Achillessehne empfehlenswert. Die Wadenmuskulatur können Sie hervorragend im Einbeinstand trainieren. Optimalerweise stellen Sie sich hierfür noch auf ein Balance-Pad, als Alternative können Sie aber auch ein zusammengerolltes Handtuch verwenden, auf das Sie sich stellen.

Die wertvollste Therapie gegen eine Schädigung/Entzündung der Achillessehne stellen individuelle Übungen dar, die die Schwächen im Abrollverhalten beim Gehen und Joggen vermindern und so die Achillessehne schützen.
Leider können wir nicht pauschal Übungen nennen, die "immer" helfen.
Alle Übungen müssen jeweils individuell auf die Ursache und das Ausmaß der Schädigung der Achilllessehne angepasst werden.
Gerne stellen die Frankfurter Orthopäden und Sportwissenschaftler Ihnen Ihre "besten" Übungen zusammen!
Wenn Arzt, Physiotherapeut und der Betroffene selbst gut zusammenarbeiten und die Therapie gut anschlägt, ist mit einer deutlichen Besserung der Symptome innerhalb von etwa 3 Monaten zu rechnen. Allerdings können bis zur vollständigen Genesung der Achillessehnen einige Monate vergehen.
Insbesondere die spindelförmige Verdickung im Bereich der Achillessehne besteht trotz konsequent durchgeführter Therapiemaßnahmen oft besonders hartnäckig und lange. Bis sie ganz verschwindet, können teilweise 12-18 Monate vergehen.
Je nach Erkrankungsschwere dauert die Ruhigstellung des Fußes bei Achillodynie etwa 4 bis 8 Wochen. In diesem Zeitraum kann die Belastung des betroffenen Beines schrittweise gesteigert werden. Dementsprechend können Büroarbeiten oder andere Tätigkeiten im Sitzen oft bereits nach 2 Wochen wieder aufgenommen werden.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Fußsprechstunde!