
Knochenmarködemsyndrom
Veröffentlicht: 20.10.2020 - Letzte Änderung: 16.02.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Das Knochenmarködem-Syndrom (KMÖS), ist eine schmerzhafte zeitlich begrenzte Erkrankung der Knochens, deren Ursache bislang nicht geklärt wurde.
Es kann an verschienenden Knochen auftreten. Einige sind allerdings deutlich bevorzugt.
Trotzdem sollte das KÖS frühzeitig orthopädisch behandelt werden, um Spätschäden zu vermeiden.
Wenn Sie eine Beratung durch unsere Knochenmarködemsyndrom-Spezialisten wünschen, kommen Sie hier zu Ihrem Termin.

Dieser Artikel wurde durch Dr. Nicolas Gumpertveröffentlicht.
Dr. Nicolas Gumpert ist Facharzt für Orthopädie, Sportmedizinier, Akupunkteur und manueller Therapeut.
Besonders spezialisiert ist er auf die Behandlung des Bone bruise des Fußes und verfügt über große Erfahrung im Bereich dieses oft langwierigen Krankheitsbildes.
Unser Spezialist für den Bone bruise behandelt mit seinem Konzept viele Tausend Patienten pro Jahr!
Gerne berät Dr. Gumpert mit seiner umfangreichen Erfahrung Sie in einem Termin!
Das Knochenmarksödemsyndrom beschreibt einen erkrankten Zustand des Knochens, bei dem es vermehrt zu einer Ansammlung von Wasser im Knochengewebe kommt. Ein häufig verwendetes Synonym für das KÖS ist die transiente Osteoporose, was die vorübergehende Schädigung des Knochens mit erhöhter Verletzungsanfälligkeit verdeutlicht.
Ein Übergang in eine dauerhafte Osteoporose ist jedoch selten, häufiger kann ein Knochenmarksödemsyndrom bei fehlender Behandlung zu einer Ostenekrose mit Absterben des Knochengewebes führen.
Im Gegensatz zur Osteoporose sind von einem Knochenmarksödemsyndrom häufiger Männer betroffen.
Die genaue Ursache des Knochenmarksödemsyndroms ist ungeklärt. Folgende Faktoren können eine Rolle spielen:
Der Bone bruise kann ein sehr langwieriges Krankheitsbild sein und gehört in die Hände eines erfahrenen Bone bruise-Spezialisten.
Durch die Spezialisierung auf solche komplexen Fälle kann Lumedis individuell abgestimmte Behandlungspläne entwickeln, die auf die spezifischen Bedürfnisse jedes Patienten zugeschnitten sind.
Dies beinhaltet nicht nur medikamentöse Therapien, sondern auch gezielte Trainingstherapie und andere nicht-invasive Methoden zur Schmerzlinderung und zur Förderung der Heilung.
Die Expertise und der ganzheitliche Ansatz des Teams ermöglichen eine effiziente Behandlung von Bone Bruise, um die Funktionalität und Lebensqualität der Patienten rasch wiederherzustellen.
Gerne übernehmen die Frankfuter Bone bruise Spezialisten von Lumedis Ihren Fall.
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
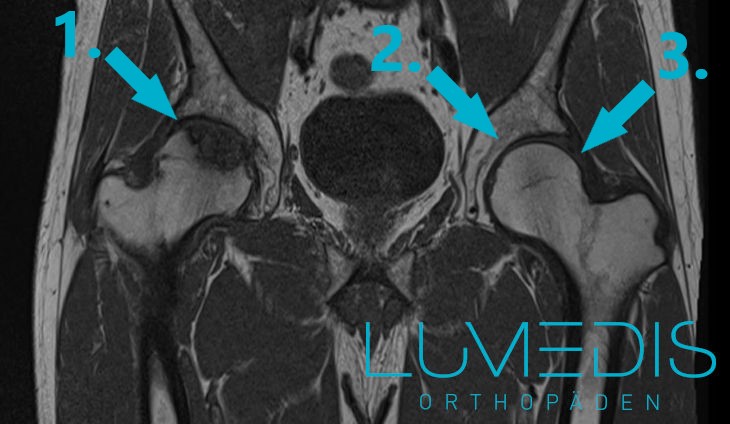
Bone bruise der Hüfte im Rahmen eines Knochenmarködemsyndroms (MRT seitlich)
Es gibt verschiedene Lokalisationen, an denen ein Knochenmarksödemsyndrom besonders häufig auftritt. Hierfür ursächlich sind vor allem erhöhte Belastungen bestimmter Knochen im Körper.
Am häufigsten tritt das Knochenmarksödemsyndrom im Bereich der Hüfte auf, wobei auch beide Hüftgelenke gleichzeitig betroffen sein können.
Verantwortlich ist in diesem Bereich eine häufig eingeschränkte Durchblutung der Hüftknochen.
Des Weiteren sind auch das Kniegelenk und der Fuß betroffen.
Am Fuß kommt die transiente Osteoporose gehäuft im Bereich des Sprunggelenks oder des Fersenbeins vor.
Während der Schwangerschaft kann es auch im Bereich der Wirbelsäule, vor allem der Lendenwirbelkörper, zu einem KÖS kommen.
Eine seltene Lokalisation für das Knochenmarksödemsyndrom ist außerdem die Schulter.
Weitere Informationen finden Sie auch in den Artikel Bone bruiseund Bone bruise der Hüfte.
Das Knie stellt eine eher seltene Lokalisation für ein Knochenmarksödemsyndrom dar. Hierbei ist vor allem der sogenannte mediale Femurkondylus betroffen, also der innere Bereich des Oberschenkelknochens, der als Anteil das Kniegelenk bildet.
Das Knie spielt bei einem KÖS vor allem bei Hochleistungssportlern eine Rolle, da es beispielsweise gehäuft bei Sprintern oder im Leichtathletik-Sport zu einem übermäßigen Beanspruchung der Kniegelenke kommt. Oftmals liegt hierbei begleitend auch eine Arthrose des Kniegelenks (Kniearthrose) vor.
Das Knochenmarksödemsyndrom am Knie äußert sich durch starke Schmerzen beim Gehen und Belasten des Kniegelenks, wodurch die Betroffenen oft eine hinkende Schonhaltung einnehmen. Eine Schonung sollte für mindestens eineinhalb Monate erfolgen.
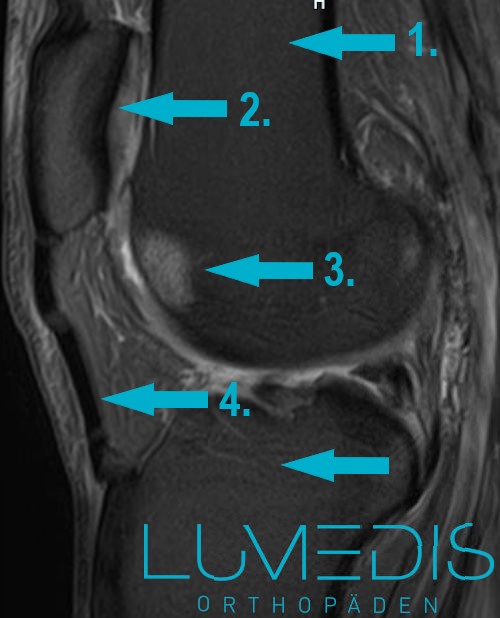
MRT eines bone bruise des Kniescheibengleitlagers (Trochlea)
- seitliches Kniegelenk T2 -
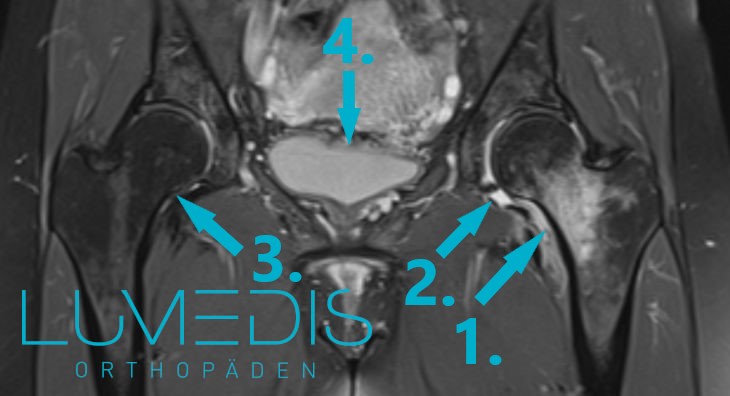
Die Hüfte, bzw. das Hüftgelenk, ist die häufigste Manifestation, also Erkrankungslokalisation, bei einem Knochenmarksödemsyndrom.
Hierbei spielt vor allem die Durchblutung des Hüftkopfes eine Rolle, die bei Verletzungen oft relativ schnell eingeschränkt wird.
Somit kann es zu einer Wassereinlagerung im Bereich des Hüftkopfes und damit zu einer Entzündung kommen.
Dies äußert sich häufig mit starken Schmerzen im Bereich der Hüfte bei Belastung des betroffenen Beins.
Oft besteht auch eine Ausstrahlung der Schmerzen in den Bereich der Leiste und den Oberschenkel.
Begleitend oder vorausgegangen liegt zusätzlich häufig eine Arthrose des Hüftgelenks (Hüftarthrose) vor. Eine Ruhigstellung sollte für mehrere Wochen erfolgen.
MRT-Bild einer Hüftkopfnekrose
Am Fuß tritt ein Knochenmarksödemsyndrom vor allem im Bereich des oberen Sprunggelenks auf. Hierfür ursächlich sind häufig übermäßige Belastungen, beispielsweise im Hochleistungssport, in Kombination mit einem Trauma, also einer Verletzung.
Auch chronische Erkrankungen, die zu einer Störung der Durchblutung führen, können ein KÖS am Fuß begünstigen.
Die Schmerzen treten meist bei Belastung des Fußes beim Abrollen am stärksten auf. Die Betroffenen können den Fuß bei einer starken Ausprägung oft nur eingeschränkt oder nicht mehr belasten.
Eine entsprechende Schonung und Behandlung sind daher essentiell.
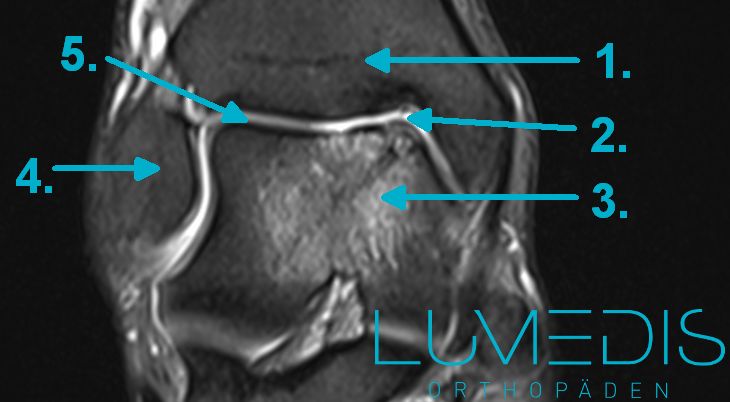
MRT einer Sprunggelenksarthrose von vorne:
Das typischste Symptom eines Knochenmarksödemsyndroms sind die Schmerzen, die vor allem bei Belastung auftreten.
Die Symptome können unspezifisch sein, aber bestimmte Zeichen und Beschwerden sind typisch für diese Erkrankung.
Zu den typischen Symptomen eines Knochenmarködemsyndroms zählen:
Die Schmerzen bei einem Knochenmarksödemsyndrom treten typischerweise bei Belastung auf. Ein Schmerz während der Entlastung bzw. in Ruhe oder während der Nacht findet sich bei einem Knochenmarksödemsyndrom in aller Regel nicht – tritt dieser auf, sollte die Verdachtsdiagnose entsprechend kritisch hinterfragt werden.
Im Verlauf der Erkrankung bei ausbleibender Behandlung und Schonung nehmen die Beschwerden an Intensität zu.
Gelegentlich kann die Schwellung im Bereich des Knochens auch gespürt werden. Betroffene beschreiben dieses Gefühl in Kombination mit den Schmerzen oft als dumpf und ziehendes Druckgefühl, welches mit einer deutlichen Bewegungseinschränkung einhergeht.
Mehr zu diesem Thema finden Sie in unserem Artikel "Knochenödem".
Für die Diagnose kann zunächst im Orthopäden-Patienten-Gespräch, also der Anamnese, und in der körperlichen Untersuchung eine Abgrenzung zu anderen möglichen Ursachen erfolgen.
Beispielsweise ist das Auftreten von Ruheschmerzen sehr untypisch für ein Knochenmarksödemsyndrom und sollte eher an andere Diagnosen denken lassen.
Die bildgebende Darstellung des KÖS kann am besten mit einem MRT durchgeführt werden, da die Schädigung des Knochens im Röntgenbild in frühen Phasen der Erkrankung noch nicht sichtbar ist.
Ebenso ist ein Ultraschall nicht wegweisend bei einem Knochenmarksödemsyndrom. Bei Unklarheiten kann allerdings auch eine Szintigraphie durchgeführt werden.
Ein MRT wird für die Diagnose eines Knochenmarksödemsyndroms benötigt, da hier die spezifischste Darstellung der Knochenschädigung erfolgen kann. Die Ansammlung von Flüssigkeit im Knochengewebe stellt sich im MRT in der sogenannten T2-Wichtung hyperintens, also hell dar und kann so eine Unterscheidung zu anderen möglichen Diagnosen, wie Bandverletzungen oder einer Arthrose, ermöglichen. Auch das Ausmaß des Knochenmarksödemsyndroms kann im MRT gut beurteilt werden. Natürlich können die weiteren genannten Diagnosen zusätzlich zu einem KÖS vorliegen und auch im MRT sichtbar gemacht werden. Bei Unklarheiten im MRT sollte gegebenenfalls zusätzlich eine Szintigraphie durchgeführt werden.
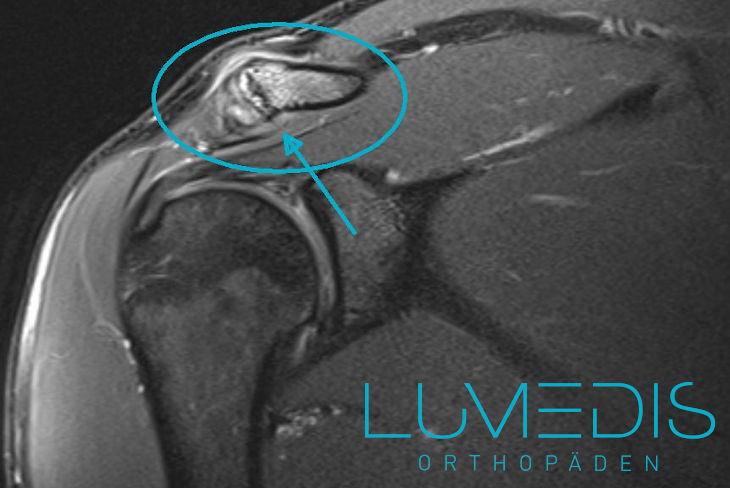
MRT einer Schultereckgelenkarthrose:
Der türkiser Pfeil zeigt auf die aktivierte hypertrophe AC-Gelenksarthrose.
Unter einer aktivierten AC-Gelenksarthrose versteht man eine starke Entzündung im AC-Gelenk im Rahmen der Arthrose.
Die gefürchteste Komplikation ist die Osteonekrose, also das Absterben des Hüftknochens wie es bei einer Hüftkopfnekrose oder einem Morbus Ahlbäck vorkommt.
Jedes KÖS muss individuell behandelt werden. Daher benötigt jeder Patient einen völlig eigenständigen Behandlungsplan.
Die Frankfurter Spezialisten von Lumedis stellen daher jedem Patienten einen eigenständigen Therapieplan zusammen.
Lumedis arbeitet häufig mit der Kombination aus fokussierter Stoßwellentherapie, durchblutungsfördernder Infusionstherapie und teilweise Bisphosponaten um die Heilungsdauer deutlich zu verkürzen.
Für die Behandlung eines Knochenmarksödemsyndroms ist zunächst die vollständige Entlastung des betroffenen Gelenks entscheidend. Die Dauer der Ruhigstellung ist vom Ausmaß des KÖS abhängig und kann wenige Wochen bis Monate betragen. Zeitgleich sollte eine Schmerzbehandlung mit Medikamenten, wie Ibuprofen oder bei stärkeren Schmerzen beispielsweise mit Tramadol, erfolgen.
Nach entsprechender Schonung ist eine Kräftigung der Muskulatur zur Stabilisierung sehr wichtig.
Viele wichtiger als die allgemeinen therapeutischen Maßnahmen sind hochspezifische Therapien.
Hier ist insbesondere die Anwendung von Bisphosphonaten (eigentlich Medikamente gegen die Osteoporose)
Weiterhin kann die fokussierte Stoßwellentherapie den Abtransport des geschädigten Gewebes unterstützen.
Des Weiteren stehen verschiedene durchblutungsfördernde Maßnahmen, wie Akupunktur und Kinesiotaping, zur Verfügung.
Die fokussierte Stoßwellentherapie kann neben vielen anderen Erkrankungen auch bei einem Knochenmarksödemsyndrom eingesetzt werden. Dabei werden Stoßwellen mit bestimmten Energiemengen fokussiert auf den Ort des geschädigten Knochengewebes gesendet. Dort führen sie zu einer Verkleinerung der geschädigten Stoffe, die so vom Körper besser abgebaut und abtransportiert werden können.
Daher besitzt die fokussierte Stoßwellentherapie einen unterstützenden Effekt auf die Regeneration des geschädigten Knochengewebes bei einem KÖS.
Meist werden mehrere Behandlungen benötigt, um mit der Stoßwellentherapie einen Effekt bei der transienten Osteoporose zu erzielen.
Weitere Informationen finden Sie auch im Artikel Stosswellentherapie.
Als weitere Maßnahme stehen bei der Behandlung des Knochenmarksödemsyndroms Maßnahmen zur Durchblutungsförderung zur Verfügung. Hierzu gehören beispielsweise die Akupunktur und das Kinesiotaping. Auch das Faszientraining und Wärmebehandlungen können bei einem KÖS Anwendung finden.
Die Wahl der richtigen durchblutungsfördernden Maßnahme ist dabei von der Lokalisation der Schädigung und dem Ausmaß des Knochenschadens abhängig.
Den Maßnahmen gemein ist die Anregung der Durchblutung im Bereich der Erkrankung, wodurch die Regenerationsprozesse unterstützt werden. So wird die lokale Entzündungsreaktion moduliert und der Abtransport von geschädigtem Knochengewebe unterstützt.
Eine weitere Optionen die Lumedis beim Knochenmarksödemsyndrom anwendet sind durchblutungsfördernde Infusionen (Mikrozirkulation).
Die Dauer eines Knochenmarksödemsyndroms ist stark von der Lokalisation und dem Ausmaß der Schädigung des Knochengewebes abhängig. Häufig handelt es sich um ein Krankheitsbild, das für einen längeren Zeitraum besteht, vor allem, wenn zu den auslösenden Faktoren eine verschlechterte Durchblutungssituation gehört, da diese für die Regeneration entscheidend ist.
In der Regel bestehen die Beschwerden für mindestens einen Monat, aber auch mehrmonatig bestehende Symptome sind nicht selten.
Bei einer adäquaten und rechtzeitig begonnenen Behandlung kann ein weiteres Voranschreiten des Knochenmarksödemsyndroms meist verhindert werden und somit einer Osteonekrose mit Absterben des Knochengewebes frühzeitig entgegengewirkt und vorgebeugt werden.
Bis zur vollständigen Ausheilung, sodass man im MRT der betroffenen Region, nichts mehr sehen kann, vergehen meist 24 Monate.
Die Heilungschancen bei einem Knochenmarksödemsyndrom sind stark von dem Ausmaß der Flüssigkeitseinlagerung im Knochen, den damit einhergehenden Beschwerden, der Lokalisation und den auslösenden Faktoren abhängig. Bei einer vorbestehenden chronischen Erkrankung des Knochens oder der Gelenke hängt die Prognose entscheidend von der Behandlung der zugrundeliegenden Erkrankung ab.
Ebenso ist die Situation bei einer Störung der Durchblutungssituation im Bereich der Knochenschädigung.
Bei einer adäquaten Behandlung mit konsequenter Ruhigstellung des Knochens sind die Heilungschancen jedoch meist relativ gut.
Wichtig ist eine eindeutige Absprache über den Zeitpunkt für die Wiederbelastung des Knochens, um einer verfrühten zu starken Belastung mit erneuter Knochenschädigung vorzubeugen.
Regelmäßige Kontrollen minimieren zusätzlich das Risiko für die Entstehung einer Osteonekrose mit Absterben des Knochengewebes.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Sprechstunde!