
Schmerzen im M. tibialis anterior - Lumedis Orthopädie Frankfurt
Veröffentlicht: 16.06.2025 - Letzte Änderung: 09.04.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Der M. tibialis anterior spielt eine zentrale Rolle für die Fußhebung, Stabilität und das Gangbild. Durch Überlastung, Fehlstellungen, ungeeignetes Schuhwerk oder sportliche Belastungen kann es zu vielfältigen Beschwerden kommen.
Bei Lumedis treffen Sie auf erfahrene Spezialisten, die Ihre Beschwerden individuell und ganzheitlich abklären.
Mithilfe moderner Diagnostik und maßgeschneiderter Therapiekonzepte sorgen wir für eine zielgerichtete und nachhaltige Behandlung Ihrer Beschwerden.
Vereinbaren Sie hier einen Termin und lassen Sie sich kompetent beraten.
Dieser Artikel wurde durch Amelie Grainger und Dr. Bela Braag und zuletzt überarbeitet.
Frau Grainger und Dr. Braag sind die Fußspezialist in der Praxis Lumedis in Frankfurt am Main.
Lumedis ist speziell auf die Diagnostik und Therapie von Fußerkrankungen ausgelegt.
Daneben sind Ihre Behandlungsschwerpunkte die Sportorthopädie und die Bewegungsanalyse und sind somit Spezialisten in der nichtoperativen / konservativen Orthopädie.
Gerne beraten Sie unsere Fußspezialisten mit ihrer umfangreichen Erfahrung in einem Termin!


Schmerzen im M. tibialis anterior beschreiben schmerzhafte Beschwerden an der Vorderseite des Schienbeins, die sowohl bei Bewegung als auch in Ruhe auftreten und unterschiedliche Ursachen haben können. Der Muskel M. tibialis anterior spielt eine zentrale Rolle beim Anheben des Fußes und bei der Stabilisierung des oberen Sprunggelenks, weshalb dortige Schmerzen die gesamte Bewegung beeinflussen. Viele Betroffene beschreiben die Schmerzen als ziehendes, drückendes oder stechendes Gefühl. Außerdem wird es beim Gehen, Laufen oder Treppensteigen stärker spürbar. Bei manchen treten die Beschwerden plötzlich auf, etwa nach einer akuten Verletzung, in anderen Fällen entwickeln sie sich über Wochen durch Fehlbelastungen oder andere Probleme. Neben Muskelfaserrissen und Sehnenreizungen kommen auch Nervenirritationen oder Kompressionen infrage (z.B. Kompartmentsyndrom).
Das Tibialis-anterior-Syndrom gehört zu den typischen Überlastungskrankheiten von Läufern und ist ein frühes Stadium des Kompartmentsyndroms. Dabei kommt es durch wiederholte Belastungen zu einer Schwellung im Muskelgewebe und innerhalb dessen fester Faszienhülle. Da Faszien aus straffem Bindegewebe bestehen und daher kaum nachgeben, steigt der Druck innerhalb des Gewebes an. Dies löst in der Folge ein Spannungsgefühl, Schmerzen und gelegentlich sogar Gefühlsstörungen am Fußrücken aus (durch eine Kompression des Nervs). Der Verlauf der Beschwerden entwickelt sich meist so, dass die Beschwerden während der Belastung zunehmen und nach dem Training länger anhalten. Im Gegensatz zum akuten Kompartmentsyndrom (das eine Not-OP erfordert) ist das Tibialis-anterior-Syndrom meist konservativ behandelbar. Eine längere Ruhigstellung sowie ein Optimieren der Lauftechnik schaffen hier bereits Abhilfe.
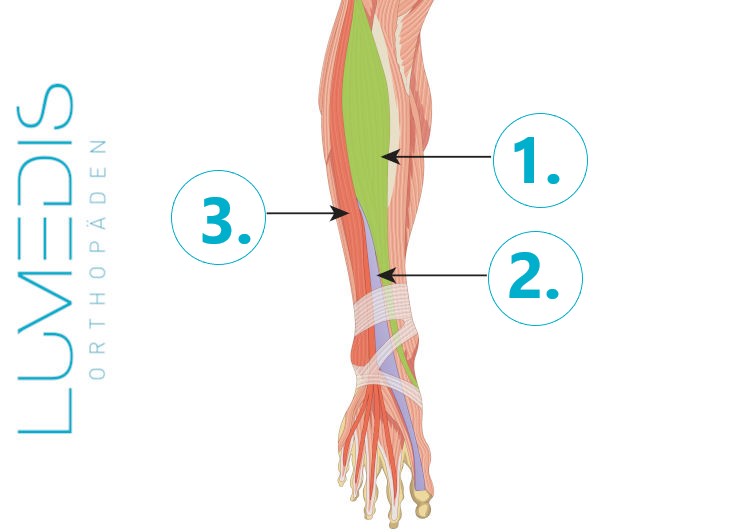
Anatomie der Fußheber
Ein Muskelfaserriss im M. tibialis anterior ist vergleichsweise selten, tritt aber bei bestimmten Bewegungen auf, etwa beim Sprinten, abrupten Stoppen oder unkontrolliertem Stolpern (sogenannte „explosive“ Bewegungen). Er macht sich bemerkbar durch einen plötzlich einschießenden Schmerz im vorderen Schienbeinbereich sowie anschließende Bewegungseinschränkung. Viele Betroffene berichten außerdem über eine sichtbare Schwellung oder ein Druckgefühl entlang des Muskels. Dies entsteht durch ein Reißen einzelner Muskelfasern, häufig begleitet von einem kleinen Bluterguss im Muskelgewebe. Ein solcher Riss heilt in der Regel gut aus, benötigt jedoch strikt einzuhaltende Ruhephasen und sanfte Belastungssteigerungen.
Eine Sehnenentzündung oder Tendinitis der Tibialis-anterior-Sehne gehört zu den häufigsten Ursachen von Schmerzen am Fußrücken und am Übergang zwischen Schienbein und Fuß. Besonders belastend ist dabei die wiederholte Arbeit der Sehne beim Abrollen des Fußes (z.B. durch lange Wanderungen). Durch die Anstrengung entstehen Mikrotraumata in der Sehnenstruktur. Dies verursacht Schmerzen und oft auch eine tastbare Schwellung. Betroffen sind häufig Läufer, Wanderer oder Menschen, die beruflich lange stehen oder gehen. Auch ein Hohlfuß erhöht das Risiko, weil die Sehne bei jedem Schritt stärker als sonst unter Spannung steht. In ungünstigen Fällen kann sich aus der Tendinitis eine degenerative Tendinopathie entwickeln, deren Heilung mehrere Wochen bis Monate dauern kann.
Ein Sehnenriss der Sehne des M. tibialis anterior ist eine seltene, aber bedeutsame Verletzung, weil die Sehne so wichtig für das Anheben des Fußes ist. Der Riss entsteht z.B. durch Stolpern, bei einem direkten Aufprall oder nach einer chronischen Tendinopathie. Manche spüren dabei auch ein Schnappen oder Reißen. Danach fällt das aktive Anheben des Fußes deutlich schwerer, und der Gang wirkt unsicher. Typisch ist außerdem eine Schwellung über dem Fußrücken sowie Schmerzen entlang des Sehnenverlaufs. In vielen Fällen ist eine OP notwendig, um die volle Funktion wiederherzustellen.
Ein Kompartmentsyndrom am Unterschenkel entsteht, wenn der Gewebedruck innerhalb der Muskelfaszie des M. tibialis anterior ansteigt. Ursächlich können Überlastung, intensives Training oder Traumata sein. Der erhöhte Druck behindert die Durchblutung und Nervenleitung, was zu starken Schmerzen, Spannungsgefühlen und Kribbeln am Fußrücken führen kann. Das akute Kompartmentsyndrom ist ein orthopädischer Notfall und muss rasch operativ entlastet werden. Das chronische Kompartmentsyndrom hingegen entwickelt sich schleichend und bessert sich typischerweise in Ruhe sowie durch eine Anpassung der Trainingsintensität.
Das Schienbeinkantensyndrom zählt zu den häufigsten Überlastungsprobleme im Laufsport. Es handelt sich um eine Reizung und Entzündung der Muskeln (u.a. des M. tibialis anterior), Sehnen und Knochen an der Innenseite des Schienbeins. Betroffene berichten häufig über ein ziehendes oder brennendes Gefühl, das während sportlicher Belastung stärker wird und teilweise noch nach Stunden zu spüren ist. Meistens tritt das Syndrom nach stark gesteigerten Trainingsphasen auf. Weitere Faktoren wie ein Hohlfuß, die sog. Überpronation oder schlecht gedämpfte (Lauf-)Schuhe spielen weiterhin eine wichtige Rolle. Bei frühzeitiger Behandlung heilt das Schienbeinkantensyndrom in der Regel gut aus, kann jedoch hartnäckig werden, wenn weitertrainiert wird.
Die Hinweise auf die jeweilige Ursache geben. Eine Schwellung im oberen Drittel des Schienbeins deutet z.B. oft auf eine Sehnenreizung oder Überlastung hin. Kribbeln, Taubheitsgefühle oder brennende Sensationen im Bereich des Fußrückens sprechen dann für eine Beteiligung des N. peroneus profundus, da er eng am Muskel vorbeiverläuft und bei zunehmender Muskelspannung leicht irritiert werden kann. Ein stechender, einschießender Schmerz deutet eher auf eine Muskelzerrung oder einen Muskelfaserriss hin. Viele Betroffene berichten dann zusätzlich über eine Druckschmerzhaftigkeit sowie einen blauen Fleck. Wenn die Schmerzen mit sichtbaren Veränderungen wie Überwärmung, Schwellung oder Empfindlichkeit einhergehen, sollte man eher an eine Tendinopathie denken. Bei langsam zunehmendem, „platzendem“ Schmerz ist ein beginnendes chronisches Kompartmentsyndrom möglich, v.a. wenn die Beschwerden in Ruhe fast vollständig nachlassen. Bei einem plötzlichen Beschwerdebeginn nach einem Trauma kommt eher ein akutes Kompartmentsyndrom infrage. Weiterhin sind für Überlastungen wie das Tibialis-anterior-Syndrom oder das Schienbeinkantensyndrom eher ein langsamer Beginn nach langem Gehen oder Trainieren typisch. Weitere Ursachen wie Fehlstellungen, unpassendes Schuhwerk oder muskuläre Dysbalancen zeigen sich häufig zusätzlich im Gangbild, etwa durch ein unsauberes Abrollen, geringe Dorsalextension oder ein Auswärtsknicken.
Die Diagnose von Schmerzen im M. tibialis anterior erfolgt in mehreren Schritten und stützt sich auf eine klinische Untersuchung, Tests und ggf. bildgebende Verfahren. Anfangs erfolgt das Anamnesegespräch: Wenn Patienten von einer Trainingssteigerung berichten, kann sich der Verdacht auf eine Tendinopathie oder ein beginnendes (chronisches) Kompartmentsyndrom ergeben. Bei der körperlichen Untersuchung werden dann Muskel, Sehne sowie grob der Verlauf des N. peroneus profundus abgetastet. Ein lokaler Druckschmerz am Übergang zwischen Muskel und Sehne spricht eher für eine Tendinitis, während eine diffuse druckempfindliche Schwellung auf eine Überlastung des gesamten Muskels hindeuten kann. Ein starker Dehnungsschmerz bei passiver Plantarflexion sowie ein Kraftverlust bei aktiver Dorsalextension lassen sich häufig bei einer Tendinopathie nachweisen. Kribbeln oder Taubheitsgefühle am Fußrücken geben Hinweise auf eine nervale Beteiligung.
Bei Verdacht auf ein Kompartmentsyndrom werden regelmäßig Schwellung und Sensibilitätsveränderungen dokumentiert. Meist muss in einer Klinik auch eine invasive Druckmessung im Muskelgewebe selbst erfolgen. Die Bildgebung spielt eine ergänzende, aber oft wichtige Rolle. Der Ultraschall eignet sich zur Beurteilung der Sehne hinsichtlich Verdickungen, Rissen, Flüssigkeitsansammlungen oder Entzündungen. Eine MRT-Aufnahme ist z.B. sinnvoll, wenn der Verdacht auf einen Muskelfaserriss, eine Sehnenruptur oder ein chronisches Kompartmentsyndrom besteht. Sie zeigt zudem Ödeme im Muskelgewebe, die frühe Belastungsschäden erkennbar machen.
Sie haben eine komplexe Fußproblematik und suchen eine zweite Meinung oder sind mit dem Therapiefortschritt nicht ausreichend zufrieden?
Gerne schauen sich die konservativen Fußspezialisten von Lumedis Ihren Fall an und beraten Sie umfänglich mit ihrer ganzen Erfahrung!
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Bei Lumedis wird die Behandlung chronischer Schmerzen im M. tibialis anterior immer ursachenorientiert aufgebaut. Viele Patienten berichten, dass frühere Therapien vor allem symptomatisch waren und dadurch nur kurzzeitig geholfen haben. Deshalb beginnt der diagnostische Prozess bei Lumedis mit einer umfassenden Analyse des gesamten Unterschenkels, seiner Bewegung und seines Achsenverlaufs. Häufig zeigt sich nämlich, dass Fehlbelastungen, muskuläre Dysbalancen oder ein ungesundes Gangmuster den Muskel dauerhaft überfordern. Ergänzt wird die Untersuchung je nach Befund durch EMG-Messungen, eine Ganganalyse oder bildgebende Verfahren. Auf Grundlage dieser Ergebnisse wird dann ein individueller Therapieplan erstellt, der gezielt auf die jeweilige Ursache eingeht und keine rein allgemeine Standardtherapie darstellt.
Die Eigenbluttherapie ist bei chronischen Beschwerden des M. tibialis anterior eine weitere Option, wenn Sehne oder Muskel durch dauerhafte Mikroverletzungen geschwächt sind. Sie nutzt körpereigene Wachstumsfaktoren, die aus dem eigenen Blut gewonnen und dann direkt in die betroffene Region gespritzt werden. Viele berichten über eine spürbare Verbesserung der Belastbarkeit nach wenigen Wochen. Die Therapie wirkt besonders gut bei degenerativen Prozessen der Sehne oder nach einer Muskelverletzung. Da ausschließlich körpereigenes Material verwendet wird, ist das Risiko für Nebenwirkungen äußerst gering.
Die Ganganalyse spielt bei Lumedis eine zentrale Rolle, weil sie oft verborgene Ursachen von Schmerzen im M. tibialis anterior sichtbar macht. Viele Betroffene kompensieren z.B. durch eine veränderte Fußhebung, ein Abkippen des Sprunggelenks oder eine andere Abrollbewegung. Dadurch entstehen Fehlbelastungen, die den Muskel dauerhaft überlasten oder die Sehne unter weitere Spannung setzen. Bei der Analyse können Druckverteilung und Abrollvorgang exakt erfasst werden. Zusätzlich zeigt sie, wie Knie und Hüfte den Unterschenkel beeinflussen. Auf Basis dieser Daten entwickeln wir ein maßgeschneidertes Übungsprogramm, das die Belastung reduziert und ungesunde Muster korrigiert.
Das EMG (Elektromyographie) wird bei Lumedis eingesetzt, um die Aktivität des M. tibialis anterior und der umgebenden Unterschenkelmuskulatur genau zu messen. Besonders bei chronischen Schmerzen zeigt sich z.B. häufig, dass der Muskel entweder überaktiv arbeitet (um Fehlstellungen auszugleichen) oder beinahe passiv bleibt, weil benachbarte Strukturen ihn ausgleichen. Das EMG macht diese Ungleichgewichte sichtbar und zeigt, in welchen Bewegungsphasen der Muskel falsch oder zu langsam reagiert. Auf dieser Grundlage lassen sich physiotherapeutische Übungen viel gezielter auswählen und anpassen. Diese Daten sind vor allem bei Belastungsschmerzen, Tendinopathien und hiermit verwandten Beschwerden entscheidend, um eine langfristige Verbesserung zu erreichen.
Der muskuläre Dysbalance-Check dient dazu, die Kräfteverteilung im gesamten Bein zu erfassen. Viele Patienten mit Schmerzen im M. tibialis anterior weisen z.B. ein Ungleichgewicht zwischen der vorderen und hinteren Unterschenkelmuskulatur oder bei den Stabilisatoren des Sprunggelenks auf. Auch schwache Hüft- oder Gesäßmuskeln können die Belastung des M. tibialis anterior erhöhen, weil der Fußhebungsvorgang dadurch anstrengender wird. Ein Dysbalancen-Check zeigt diese Dinge zuverlässig auf. Die Ergebnisse fließen direkt in die Therapie ein, um genau die Muskelgruppen zu stärken, die das Bewegungssystem stabilisieren, anstatt den schmerzhaften Muskel allein zu behandeln
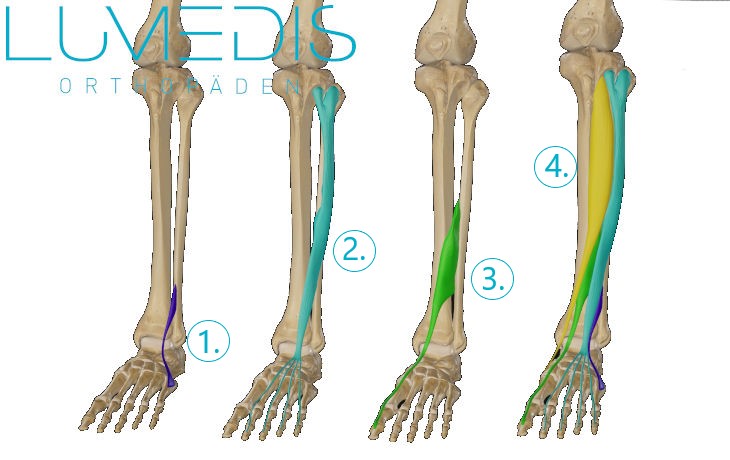
Muskel der Fußheber vom Fuß
Die Übungen werden bei Lumedis immer individuell zusammengestellt und basieren auf den objektiven Daten aus Ganganalyse, EMG und Dysbalancencheck. Häufig zeigt sich, dass der M. tibialis anterior zu spät aktiviert wird oder zu viel Arbeit übernimmt, weil andere Muskeln zu wenig arbeiten. Eine typische Übung zur Stärkung ist das kontrollierte Anheben des Fußes mit langsamem Absenken. Bei einer Überpronation des Fußes (Gelenk knickt nach innen) werden zusätzlich Übungen für das Fußgewölbe und dessen Stabilität integriert. Hierfür eignet sich etwa das Anheben der medialen (mittleren) Fußkante oder Übungen zum Festkrallen. Stellt das EMG eine verzögerte Muskelaktivität fest, kommen Schnelligkeits- und Koordinationsübungen hinzu, beispielsweise sog. Box-Step-ups-Übungen. Bei muskulären Dysbalancen in der Hüfte werden außerdem Außenrotatoren und der M. gluteus medius gezielt trainiert, um die Beinachse zu optimieren.
Als unterstützende Maßnahmen können bestimmte Hausmittel die Beschwerden des Musculus tibialis anterior zusätzlich lindern. Kühlende Umschläge oder Eispackungen helfen besonders in den ersten Tagen, wenn eine Überlastungsreaktion oder leichte Entzündung vorliegt. Wärmeanwendungen mit Wärmflaschen oder warme Fußbäder sind sinnvoll, sobald die akute Reizung abgeklungen ist und verspannte Muskeln gelöst werden sollen. Auch sanfte Massagen entlang des Schienbeins können die Durchblutung verbessern und die Spannung in der Muskulatur reduzieren. Viele Patienten profitieren zusätzlich von einer Magnesiumeinnahme und einer antientzündlichen Ernährung.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Fußsprechstunde!