PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Das Kompartmentsyndrom ist ein medizinischer Notfall, der eine rasche Behandlung erfordert. Durch Schwellungen der Weichteile in den Extremitäten kommt es zu einem starken Druckaufbau, welcher die Blutversorgung der Muskulatur unterbrechen kann und benachbarte Nerven schädigen kann. Unbehandelt drohen Sensibilitätsstörungen, Muskelschwäche oder Verlust von Gewebe.
Unsere frankfurter Experten von Lumedis haben sich auf die Nachbehalndung von einem Kompartmentsyndrom spezialisiert und stehen Ihnen gerne zur Verfügung bei anhaltender Beschwerden nach unzureichender Behandlung. In unserem Terminservice können Sie einen Termin vereinbaren.
Amelie Grainger und Dr. Bela Braag hat diesen Artikel für Sie zuletzt aktualisiert.
Dr. Braag und Frau Grainger sind Fachärzte für Orthopädie und Unfallchirurgie und sind bei Lumedis unsere Spezialisten für die kniffeligen orthopädischen Erkrankungen.
Der in Darmstadt geborene Dr. Braag hat an der Goethe-Universität in Frankfurt am Main studiert und eine fundierte orthopädische Ausbildung durchlaufen.
Der in Heidelberg geborene Amelie Grainger hat ebenfalls an der Goethe-Universität in Frankfurt am Main studiert.
Gerne beraten Sie unsere Spezialisten in ihrer Spezial-Sprechstunde.


Unter einem Kompartmentsyndrom versteht man ein Kompressionssyndrom, bei dem es durch eine Einblutung in die Muskelloge zu einer Anschwellung des Bereiches kommt. Dieser kann dann auf vorbeiführende Nerven drücken und diese schädigen. Ein Kompartmentsyndrom stellt einen orthopädischen Notfall dar.
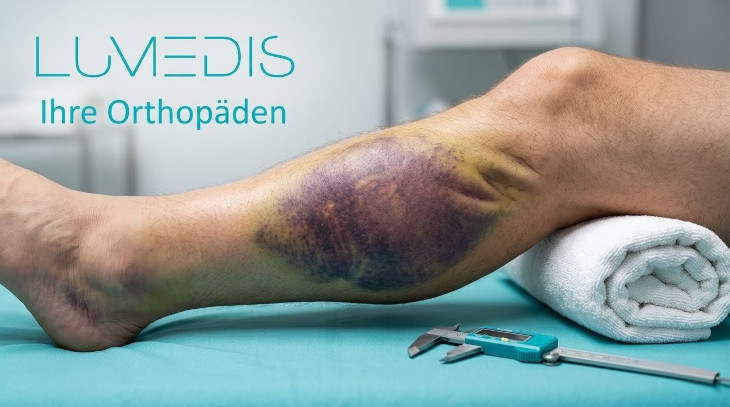
Hämatom / Bluterguss am Unterschenkel
Ein funktionelles Kompartmentsyndrom ist ein Kompartmentsyndrom, das durch eine Überlastung zustande kommt. Meistens sind hiervon Sportler betroffen. Die überlastenden Bewegungen erhöhen den Druck auf das den Muskel umgebende Gewebe und können somit zu einer Beeinträchtigung und auch Schädigung von Nerven führen.
Bei einem chronischen / funktionales Kompartmentsyndrom handelt es sich um ein Kompressionssyndrom, das nie ganz akut ist und auch zunächst die vorbeiführenden Nerven nicht gefährdet, aber das auch nie ganz abheilt und verschwindet und regelmäßig zu Beschwerden führt. Auch vom chronischen Kompartmentsyndrom sind meistens Sportler betroffen. Der chronische Verlauf entwickelt sich in der Regel schleichend.
Die Ursachen für diesen kritischen Druckanstieg sind vielfältig und lassen sich meist in zwei Hauptgruppen unterteilen: die Zunahme des Volumens innerhalb der Muskelloge oder die Verringerung des Volumens der Loge selbst.
Die wichtigsten Ursachen eines Kompartmentsyndroms sind:
Obere Extremität
Im Bereich der Unterarme können Kompartmentsyndrome vorkommen, da die dort führenden Muskeln sich in Logen befinden. Eine Einblutung in diesem Bereich kann dazu führen, dass es zu einer erhöhten Druckentwicklung kommt und ein Kompartmentsyndrom ausgelöst wird.
Untere Extremität
Häufig sind Kompartmentsyndrome der unteren Extremität. Hier führen die Muskeln ebenfalls durch Logen, die die eingebluteten Muskeln einengen und beeinträchtigen können. Die Patienten klagen bei einem Kompartmentsyndrom der unteren Extremität über Schmerzen und auch Bewegungsbeeinträchtigungen oder auch Taubheitsgefühle.
Kompartmentsyndrome der Wade und des Unterschenkels kommen mit am häufigsten vor. Die Muskeln in diesem Bereich sind eng in Logen gepackt und können z.B. durch Einblutungen stark anschwellen. Der Unterschenkel und auch die Wade stellt sich druckschmerzhaft und verhärtet dar.
Auch im Oberschenkel befinden sich starke Muskeln, die von Faszien ummantelt sind und in Logen laufen. Kommt es in diesem Bereich zu einer Einblutung, kann der gesamte Oberschenkelmuskel eingeengt werden.
Am Fuß laufen eher kleinere Muskeln, die ebenfalls von Faszien ummantelt sind und durch bindegewebige Logen laufen. Hier reichen in der Regel schon kleine Mengen an Blut, um ein Kompartmentsyndrom in diesem Bereich auszulösen.
Das Hauptsymptom eines Kompartmentsyndrom ist ein deutliches Druckgefühl und auch der Schmerz. Deutliche Bewegungsbeeinträchtigungen und auch Schwellungen im Bereich der betroffenen Muskeln kommen ebenfalls sehr häufig vor. Manchmal kann es auch vorkommen, dass die Patienten über neurologische Beschwerden, wie z.B. Taubheitzsgefühl oder auch Kribbeln berichten. Der Grund hierfür liegt darin, da bei einem Kompartmentsyndrom auch immer Nerven komprimiert und beeinträchtigt werden können und somit zu den beschriebenen neurologischen Beschwerden führen können.
Die Schmerzen, die durch ein Kompartmentsyndrom ausgelöst werden können, werden als dumpf und sehr unangenehmen beschrieben. Die Schmerzen sind zunächst in Ruhe besser und können durch Belastung verstärkt werden. Bei vorangeschrittenem Kompartmentsyndrom kann es aber auch in Ruhe zu deutlichen Beschwerden kommen. Der Schmerz wird in der Regel dort lokalisiert, wo auch der betroffene Muskel ist. Manchmal können die drückenden Schmerzen aber auch in umliegende Areale weitergegeben werden.
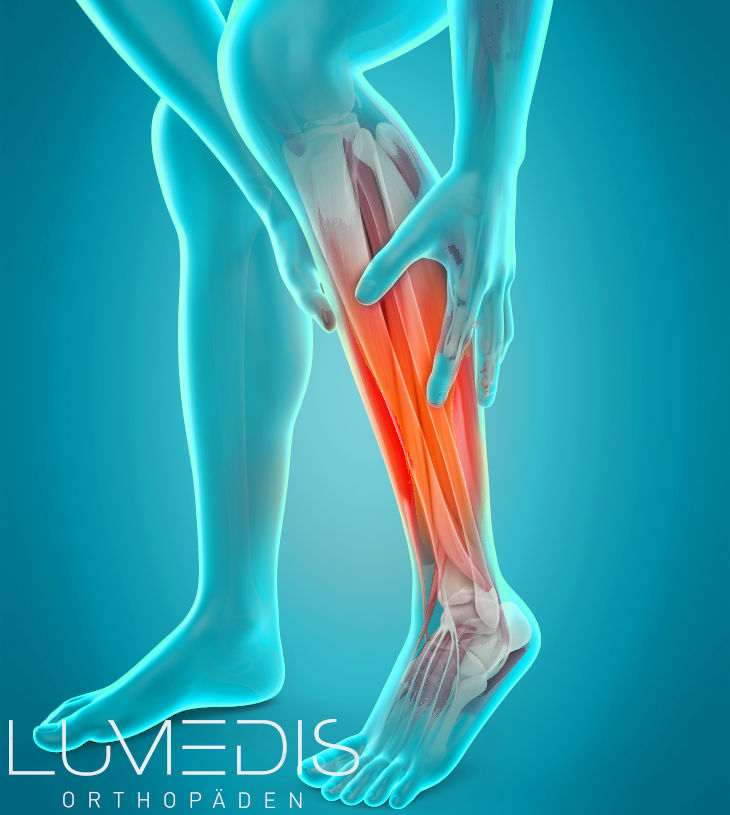
Zunächst erfolgt einmal eine Krankenbefragung, die klären soll, seit wann die Beschwerden vorhanden sind und auch ob eine Überlastung oder auch ein Unfall vorausgegangen ist.
Es schliesst sich die körperliche Untersuchung an, bei der der auffällige Bereich untersucht und betastet wird. Oftmals können erste Hinweise für ein Kompartmentsyndrom schon durch die Untersuchung vorliegen. Beweisen kann man dann ein Kompartmentsyndrom durch eine entsprechende Bildgebung.
Ultraschalluntersuchungen eignen sich sehr gut, um ein Kompartmentsyndrom zu diagnostizieren. Der Untersucher fährt mit dem Ultraschallkopf dicht über den auffälligen Hautbereich und begutachtet die darunterliegenden Gewebe und Strukturen. Bei einem Kompartmensyndrom würde man ein aufgetriebenes Bild mit dicht gedrängten Muskelkompartimenten sehen können. Manchmal lässt sich auch freie Flüssigkeit oder auch Blut darstellen.
Röntgenbilder werden in der Diagnostik eines Kompartmentsyndroms vor allem dann hinzugezogen, wenn man das Ausmaß oder auch die Beeinträchtigung umliegender Gewebe und Knochen sehen und beurteilen will. Röntgenaufnahmen werden zur besseren Beurteilbarkeit in diesem Fall immer in 2 Ebenen dargestellt.
MRT Aufnahmen werden immer dann durchgeführt, wenn man die genauen Ausmaße eines Kompartmentsyndroms bestimmen will. Durch die Schnittbilddiagnostik kann man genau erkennen, wie weit sich das Kompartmentsyndrom ausdehnt und auch, ob und wenn ja inwieweit umliegende Strukturen, wie Gewebe und Nerven beeinträchtigt werden.
Bei der Behandlung eines Kompartmentsyndroms muss man in erster Linie einschätzen, wie stark ist es, welche Strukturen sind betroffen und besteht die Möglichkeit, dass es sich von selbst abbaut. Ist man zu dem Schluss gekommen, dass eine Behandlung unumgänglich ist, muss ein operativer Eingriff durchgeführt werden. Hierzu versucht man zunächst eine dekomprimierende Behandlung, in dem man einen Zugang zum Kompartment der Muskeln herstellt. Manchmal kann man minimal inavisiv durch das Ablassen der dort befindlichen Flüssigkeit oder auch ggfs von Blut den Druck im Muskel deutlich reduzieren und die Beschwerden minimieren. Ist das Vorgehen nicht ausreichend, muss über eine offene Operation am Muskel nachgedacht werden.
Bei der Fasziotomie werden operativ die bindegewebigen Ummantelungen des Muskels durchtrennt, damit dieser sich wieder ausdehnen kann und keinen Druck mehr auf umliegende Gewebe und Nerven ausübt. Die Fasziotomie kann minimal invasiv aber auch offen durchgeführt werden. Man macht das operative Vorgehen davon abhängig, wie stark das Kompartmentsyndrom ist und auch welche Strukturen in der Nachbarschaft laufen. Nachdem eine oder mehrere Faszien operativ durchtrennt wurden, dehnt sich der Muskel sofort aus, die Beschwerden werden schnell deutlich besser.
Lumedis wendet in der Nachbehandlung eines Kompartmentsyndroms meistens zwei verschiedene Maßnahmen kombiniert an, um die betroffenen Muskeln schnell auftrainieren zu können, bzw auch, um entsprechende Fehlbelastungen der Muskeln erkennen und entsprechend behandeln zu können. Meistens wird von Lumedis eine Laufbandanalyse mit einer Muskelfunktionsdiagnostik in Kombination angewandt.
Bei der Laufanalyse wird der Patient barfuss auf ein Laufband gestellt. Eine Kamera zeichnet den Stand des Patienten auf. Danach wird der Patient gebeten zu gehen und anschließend zu laufen. Die durch die Kamera gewonnenen Daten werden dann an einen Rechner weitergeleitet, der eine entsprechende Fehlbelastung herausarbeiten kann. Aufgrund dieser gewonnenen Informationen kann dann ein entsprechendes Trainingsprogramm für die betroffenen Muskeln ausgearbeitet werden.
Weiterhin kann auch noch eine Muskelfunktionsdiagnostik durch ein sogenanntes Elektromyogramm durchgeführt werden. Bei dieser Untersuchung würde man die elektrischen Impulse in den betroffenen Muskeln ableiten wollen. Hierzu klebt man Elektroden auf die zu untersuchenden Muskeln und leitet die Ströme ab. Kommt es im Seitenvergleich zu einem deutlichen Spannungsabfall ist von einer Fehlbelastung des Muskels oder der Muskelgruppen auszugehen. Im besten Fall decken sich die hier gewonnenen Informationen mit der Laufbandanalyse. So kann dann ein individuelles Trainingsprogramm für die betroffenen Muskeln erarbeitet und durch den Patienten durchgeführt werden.
Je nachdem, wo ein Kompartmentsyndrom vorhanden ist, gibt es auch unterschiedliche Möglichkeiten der Beübung. Wichtig ist aber, dass zunächst beurteilt wird, ob ein Kompartmentsyndrom dringend behandlungsbedürftig ist, also ob es z.B. operativ dekomprimiert werden muss. In diesem Fall sollte man die Übungen erst nach einer operativen Behandlung durchführen. Bei den Übungen, die man nach einem Kompartmentsyndrom anwenden kann, unterscheidet man muskelaufbauende Übungen von muskeldehnenden Übungen und muskellockernde Übungen. Im besten Fall sollten Übungen aus allen drei Gruppen miteinander kombiniert werden, um den best möglichen Behandlungserfolg zu erreichen.
Nimmt man nun als Beispiel ein Kompartmentsyndrom der unteren Extremität, so kann man als muskeldehnende Übung die sogenannte Zehengangübung durchführen. Hierfür sollte man ca 4-5 Minuten auf den Zehen durch die Wohnung laufen. Hierbei sollte die Ferse nie ganz auf den Boden gestellt werden und kurz vor Bodenkontakt der Körper über die Zehen wieder nach oben gedrückt werden. Man wird ein deutlichen Ziehen im Bereich der Wade feststellen.
Eine weitere Übung zur Muskeldehnung wäre im Stehen durchzuführen. Hierbei würde man sich gerade hinstellen, eine Hand umgreift den Fuß und zieht diesen an das Gesäß. Man wird ein Ziehen im Oberschenkel spüren. Diese Position sollte dann einige Sekunden gehalten und das Bein sodann gelockert werden.
Muskellockernde Übungen können gut an einer Treppe stehend durchgeführt werden. Hierfür stellt man sich auf ein Bein auf eine Stufe während das andere Bein locker über der unten liegenden Stufe baumelt. Hier kann man dann ohne viel Kraft leichte Schwingbewegungen durchführen. Auch diese Übung sollte 4-5 Minuten nicht überschreiten.
Handelt es sich um ein Kompartmentsyndrom der oberen Extremität, z.B. des Unterarms, sollte man sich an einen Tisch setzen. Die Handflächen liegen auf der Tischplatte auf, die Fingerspitzen berühren sich leicht. Nun drückt man sich langsam und vorsichtig empor. Auch hier signalisiert ein leichtes Ziehen in den Armen, dass man die Übung richtig durchführt. Nach einer kurzen Haltephase sollte man sich wieder langsam hinsetzen, die Arme werden gelockert. Von dieser Übung sollten dann 4-5 Wiederholungen stattfinden.
Wie lange die Heilung eines Kompartmentsyndrom dauert, hängt von unterschiedlichen Faktoren ab. Zum einen ist wichtig, wie schwer das Kompartmentsyndrom ist und auch ob es konservativ oder operativ behandelt werden muss. Weiterhin auch, ob umliegende Strukturen wie Nerven oder Sehnen komprimiert wurden. Man sollte mit einer Erkrankungszeit von 1-2 Wochen bei leichteren Ausprägungen bis hin zu 1-2 Monaten bei schweren Verläufen mit bereits eingetretener Organschädigung rechnen. Eine Physiotherapie der betroffenen Areale sollte in jedem Fall nach der Behandlung durchgeführt werden, um die Muskeln wieder aufzubauen und die Mobilität wieder herzustellen.
Wie lange man bei einem Kompartmentsyndrom krankgeschrieben ist hängt davon ab, wie schwer das Kompartmentsyndrom ist, ob Organschäden vorhanden sind, welcher beruflichen Tätigkeit nachgegangen wird und auch ob ein konservatives oder operatives Vorgehen zur Behandlung gewählt wurden.
Bei sitzenden beruflichen Tätigkeiten und leichteren Verläufen von Kompartmentsyndromen kann mit einem Wiederbeginn der Arbeit in 1-2 Wochen gerechnet werden.
Bei körperlich schweren Arbeiten muss das Kompartmentsyndrom zunächst einmal komplett ausheilen, aber auch die körperliche muskuläre Aktivität wieder hergestellt worden sein. Dies kann je nach Ausmaß der Erkrankung und auch der durchgeführten beruflichen Tätigkeit manchmal 1-2 Monate dauern.
Die Spätfolgen eines Kompartmentsyndroms können schwerwiegend sein und treten auf, wenn der erhöhte Gewebedruck das empfindliche Muskel- und Nervengewebe dauerhaft geschädigt hat.
Dies geschieht vor allem bei zu spät oder unzureichend behandelten Fällen.
Spätfolgen des Kompartmentsyndroms
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Sprechstunde!