PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Das Zervikalsyndrom ist meist eine stark lebenseinschränkende Krankheit, die mit vielen verschiedenen Symptomen einhergeht. Nackenschmerzen, die teilweise in andere Regionen ausstrahlen und Bewegungseinschränkungen im Nacken gehören zu den häufigeren Symptomen. Wird die Krankheit nicht rechtzeitig erkannt und behandelt, können die Symptome chronifizieren!
Unsere Wirbelsäulenspezialisten von Lumedis sind langjährig erfahrene Experten und bieten Ihnen ausführliche Beratungen, umfangreiche Untersuchungen und individualisierte Therapien an. Buchen Sie hier Ihren Wunschtermin!
Dieser Artikel wurde durch Dr. Nicolas Gumpert veröffentlicht und zuletzt durch Dr. Bela Braag überarbeitet.
Dr. Bela Braag und Dr. Nicolas Gumpert haben sich auf die nicht-operative Behandlung von Rippenschmerzen spezialisiert.
Ihre Ansätze sind gezielte Analysen und abgestimmte Trainingsmaßnahmen und Übungen die Beschwerden im Bereich der Rippen so zu behandeln, dass sie Sie nicht mehr "ärgern".
Gerne beraten Sie unsere Wirbelsäulenspezialisten.
Ein Syndrom beschreibt immer eine Ansammlung von Symptomen bzw. einen Symptomkomplex. Ebenso ist das Zervikal-Syndrom eine Ansammlung von Symptomen, welche auf Funktionsstörungen im Bereich der Halswirbelsäule (HWS) (Zervikal Bereich) zurückzuführen sind. Typische Symptome umfassen Nackenschmerzen, eingeschränkte Beweglichkeit, Kopfschmerzen und gelegentliche Schmerzausstrahlung in den Schultergürtel oder in die Arme. Ursachen können degenerative Veränderungen der Halswirbelsäule, Muskelverspannungen oder Bandscheibenprobleme sein. Häufig werden die Beschwerden durch schlechte Haltung, Stress oder repetitive Belastungen begünstigt. Eine frühzeitige Diagnose und gezielte Behandlung sind entscheidend für die erfolgreiche Therapie des Zervikal-Syndroms.
Der Psyche kann eine Rolle bei der Entstehung und dem Verlauf eines Zervikal-Syndroms zu gesprochen werden. So können ausgeprägte emotionale Belastungen zu Muskelverspannungen im Nacken führen. Die im Gehirn stattfindende Schmerzverarbeitung und -bewertung wird durch psychischen Stress negativ beeinflusst, was dazu führen kann, dass die wahrgenommenen Schmerzen im Zusammenhang mit dem Syndrom stärker empfunden werden. Die Chronifizierung des Zervikal-Syndroms wird durch andauernden Stress begünstigt, was die Behandlung erschweren kann. Zudem beeinflusst die psychische Gesundheit die Auswahl und Wirksamkeit von Bewältigungsstrategien. Die Motivation zur körperlichen Aktivität, die wichtig ist für die Stärkung der Nackenmuskulatur, kann beeinträchtigt werden.
Verspannungen oder Blockaden im Nackenbereich können zu Beschwerden wie Sehstörungen, Kopfschmerzen oder Schwindel führen. Eine mögliche Ursache könnte die Beeinträchtigung von Nerven oder Blutgefäßen im HWS Bereich. Diese können so auch Einfluss auf die Durchblutung der Augenmuskulatur nehmen. Dementsprechend können Bewegungen der Augenmuskeln durch eine verspannte Nackenmuskulatur beeinträchtigt werden. Oft empfinden die Betroffen Druck auf den Augen.
Plagen Sie hartnäckige Nackenschmerzen?
Lumedis bietet innovative und maßgeschneiderte Lösungen, um Ihren Nackenbeschwerden gezielt entgegenzuwirken!
Unsere erfahrenen Orthopäden nutzen eine Kombination aus fortschrittlichen Diagnosemethoden und individuell angepassten Therapieansätzen, um die Ursachen Ihrer Nackenschmerzen zu behandeln und nachhaltig zu lindern.
Sie suchen eine zweite Meinung?
Gerne schauen sich die Nackenspezialisten von Lumedis aus Frankfurt Ihren Fall an.
Insbesondere durch die "richtigen" Übungen können Nackenschmerzen nachhaltig gebessert werden.
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Ein Zervikalsyndrom kann sich durch vielseitige Symptome äußern. Zu diesen Symptomen zählen unter anderem Nackenschmerzen, die sowohl kontinuierlich oder episodisch auftreten können. Sie werden in der Regel von einer eingeschränkten Beweglichkeit des Kopfes begleitet, bedingt ist diese durch Verspannungen / Blockaden im Nackenbereich.
Kopfschmerzen, insbesondere in Form von Spannungskopfschmerzen, die vom Nacken ausgehen, sind ebenfalls typisch. Diese Beschwerden können sich nicht nur auf den Nacken beschränken, sondern auch in Schultern, Armen oder dem oberen Rücken ausstrahlen.
Ungerichteter Schwindel (kein Dreh- oder Schwankschwindel) kann zusätzlich auftreten.
Taubheitsgefühle oder Kribbeln in Armen und Händen können auf Nervenirritationen zurückzuführen sein. Spürbare Muskelverspannungen im Nackenbereich sind ein weiteres häufiges Symptom.
Zudem können auch Beschwerden der Augen auftreten, beispielsweise Sehstörungen, Augenschmerzen oder Kopfschmerzen.
Verspannungen oder Blockaden im Nackenbereich können das Gleichgewicht beeinträchtigen und Schwindel verursachen. Der Schwindel kann durch Kopfbewegungen oder eine bestimmte Haltung verstärkt werden. Der Schwindel kann auch durch degenerative Veränderungen der HWS oder durch Verletzungen/ Traumata ausgelöst werden.
Nach einem Schleudertraumakann ebenfalls Schwindel auftreten.
Die Schwindelattacken werden oft durch Sehstörungen, Kopfschmerzen, Übelkeit und Erbrechen begleitet.
Der Schwindel, der im Zusammenhang mit einem Zervikalsyndrom auftreten kann, wird oft als zervikogener Schwindel bezeichnet. Die genauen Mechanismen, die zu diesem Schwindel führen, sind komplex und noch nicht vollständig geklärt. Es gibt jedoch verschiedene Theorien und mögliche Ursachen:
Weitere Informationen erhalten Sie auch unter unseren Artikeln
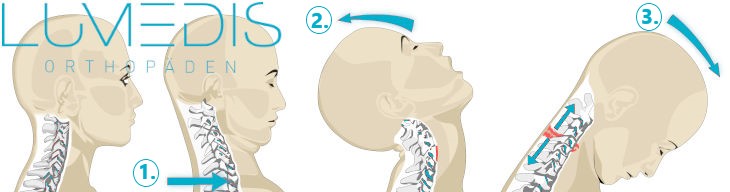
Schleudertrauma der HWS
Abbildung des zeitlichen Ablaufs bei einem Auffahrunfall
Die Schmerzen im Rahmen Zervikalsyndroms sind zumeist im Nacken lokalisiert und können von dumpfem Druck bis zu stechenden Schmerzen variieren. Die Schmerzen können in den Schultergürtel und die Arme ausstrahlen. Die Schmerzen können durch Muskelverspannungen, Wirbelsäulenveränderungen oder gereizte Nervenstrukturen verursacht werden. Die vielseitigen Ursachen bedeuten, dass die Schmerzen von unterschiedlicher Qualität sein können. Bewegungen des Kopfes, insbesondere Drehungen oder Neigungen, können die Schmerzen verstärken. Spannungskopfschmerzen, die sich vom Nacken in den Kopf ausbreiten, sind ebenfalls häufig. Der Schmerzcharakter kann sowohl akut als auch chronisch sein, wobei chronische Schmerzen oft eine erhebliche Beeinträchtigung der Lebensqualität darstellen.
Die Diagnose eines Zervikalsyndroms erfolgt in der Regel nach einer sorgfältigen Anamnese und körperliche Untersuchung. Der Arzt prüft die Beweglichkeit des Nackens, sucht nach Verspannungen und prüft auf mögliche neurologische Ausfallerscheinungen. Bildgebende Verfahren wie Röntgen, MRT oder CT können strukturelle Veränderungen der Halswirbelsäule aufzeigen. Elektrophysiologische Tests können Nervenfunktionen überprüfen. Elektromyografische Untersuchungen können bei der Beurteilung der Nackenmuskulatur helfen. Die Einschätzung von Haltungs- und Bewegungsgewohnheiten sowie psychosozialen Faktoren ist ebenfalls relevant.
Der Ultraschallkann genutzt werden, um Weichteilstrukturen, auch im Nackenbereich zu untersuchen. Durch den Ultraschall lassen sich Veränderungen an Muskeln, Sehnen und Bändern darstellen. Dies ermöglicht eine Mitbeurteilung von Verspannungen, Entzündungen oder anderen pathologischen Veränderungen. Der Einsatz von Ultraschall ist besonders nützlich, da er eine dynamische Untersuchung der Strukturen während verschiedener Kopfbewegungen ermöglicht. Ultraschall kann somit eine ergänzende Information zur bildlichen Darstellung durch Röntgen, MRT oder CT bieten.
Das Röntgenbildist ein häufig verwendetes diagnostisches Verfahren bei einem Zervikalsyndrom. Es ermöglicht eine statische Abbildung der Halswirbelsäule und zeigt Veränderungen wie degenerative Prozesse, Wirbelblockadenoder Fehlstellungen. Durch Röntgenaufnahmen in verschiedenen Positionen können Ärzte die Wirbelsäulenbewegungen analysieren und eventuelle Instabilitäten erkennen. Obwohl Röntgenbilder weniger detaillierte Informationen über Weichteilstrukturen bieten als andere Bildgebungsverfahren wie MRT oder Ultraschall, sind sie dennoch nützlich, um strukturelle Probleme zu identifizieren. Die Ergebnisse des Röntgens tragen zur genauen Diagnose bei und beeinflussen die Therapieentscheidungen bei einem Zervikalsyndrom.
Ein MRTder Halswirbelsäule (HWS) wird in Betracht gezogen, wenn eine detaillierte Darstellung von Weichteilstrukturen, insbesondere der Bandscheiben und des angrenzenden Rückenmarkkanals erforderlich ist. Zum Beispiel bei Verdacht auf Bandscheibenvorfälle, Bandscheibenschäden, Nervenkompressionen oder Entzündungen im Nackenbereich. Ein zusätzliches MRT kann auch bei Versagen der konservativen Therapie sinnvoll sein
Die Therapie des Zervikalsyndroms zielt darauf ab, die Schmerzen zu lindern, die Beweglichkeit zu verbessern und die zugrunde liegenden Ursachen zu behandeln. Medikamente können kurzfristig eingesetzt werden, um die Schmerzen zu kontrollieren und Entzündungen zu hemmen. Eine gezielte Physiotherapie spielt eine zentrale Rolle, da Übungen, Mobilisationstechniken und Haltungsverbesserungen die Nackenmuskulatur stärken. Physikalische Anwendungen in Form von Wärme- und Kältetherapie sowie manueller Therapie (Massagen) sind weitere bewährte Methoden zur Entspannung der Muskulatur.
Ergänzend können Ansätze wie Akupunkturund psychologische Unterstützung eingesetzt werden, um sowohl weitere körperliche als auch psychische Ansprüche zu berücksichtigen. Für den Fall, dass die konservative Therapie nicht ausreicht, können invasive Verfahren wie Injektionen oder in seltenen Fällen auch chirurgischeEingriffe erwogen werden. Haltungstraining und ergonomische Anpassungen im Alltag wirken sowohl in der Therapie als auch präventiv. Die Therapieauswahl wird anhand einer umfassenden Anamnese und der individuellen Bedürfnisse des Patienten getroffen.
Tapen, insbesondere mit kinesiologischem Tape, kann eine unterstützende Maßnahme bei einem Zervikalsyndrom darstellen. Das Anwenden des Tapes auf der betroffenen Nackenmuskulatur soll sowohl eine stabilisierenden als auch einen die Verspannungen lösenden und die Beweglichkeit fördernden Effekt haben. Das Tape kann auch die Durchblutung verbessern und somit zur Schmerzlinderung beitragen. Es wird oft in Kombination mit anderen physiotherapeutischen Maßnahmen verwendet. Die Anwendung sollte durch eine fachkundige Person erfolgen.
Die Heilungsdauer eines Zervikalsyndroms variiert stark und hängt von verschiedenen Faktoren ab (Symptomschwere, Ursachen, Therapie, weiter individuelle Faktoren). In vielen Fällen können konservative Maßnahmen wie Physiotherapie, Medikamente und Verhaltensänderungen dazu beitragen, die Beschwerden innerhalb weniger Wochen zu verbessern. Chronische Fälle des Zervikalsyndroms können eine längere Heilungsdauer erfordern. Ein früher Beginn der Therapie, die konsequente Umsetzung von Empfehlungen und die Anpassung des Lebensstils können die Genesung beschleunigen. Dabei variiert die individuelle Prognose stark.
Die Dauer der Arbeitsunfähigkeit bei einem Zervikalsyndrom ist sehr individuell.
Bei leichten Beschwerden kann es sich um wenige Tage bis zu einer Woche handeln.
Bei stärkeren Schmerzen oder dem Auftreten neurologischer Symptome kann die Arbeitsunfähigkeit 2 bis 6 Wochen oder auch länger dauern.
In chronischen Fällen oder nach einer Operation kann die Ausfallzeit mehrere Wochen bis Monate betragen.
Bei Lumedis kann bei Vorliegen eines Zervikalsyndroms ein muskulärer Disbalancen-Check durchgeführt. Dieser Check ermöglicht eine Bewertung möglicher muskulärer Ungleichgewichte im Nacken und Rücken. Anhand der Analyseergebnisse können gezielte physiotherapeutische Maßnahmen entwickelt werden, um die muskuläre Balance wiederherzustellen. Durch eine individuell angepasste Therapie sollen Schmerzen reduziert und die Beweglichkeit frühzeitig und gezielt verbessert werden. Dieser Ansatz kann auch Präventionsmaßnahmen beinhalten, um langfristige Beschwerdefreiheit zu erhalten.
Sie möchten mehr zum Thema Dysbalancen erfahren? Mehr Informationen finden Sie im Artikel Muskuläre Dysbalancen.
Die Elektromyographie(EMG) ist eine Untersuchung, die eine Beurteilung der elektrischen Aktivität von Muskulatur ermöglicht. Durch das EMG können muskuläre Dysfunktionen und Nervenreizungen identifiziert werden. Die gewonnenen Daten dienen als Grundlage für eine gezielte Therapieplanung einschließlich physiotherapeutischer Übungen und rehabilitativer Maßnahmen. Anhand des EMG unter anderem auch der Erfolg der angewandten Therapie überprüft und eventuelle individuelle Veränderungen eingeführt werden.
Die Wirbelsäulenvermessungermöglicht eine genaue Analyse der Wirbelsäulenstrukturen und Ausrichtung. Durch diese präzise Diagnose können individuelle Therapieansätze entwickelt werden, die auf die spezifischen Bedürfnisse des Patienten zugeschnitten sind. Die Wirbelsäulenvermessung dient dazu, mögliche Fehlstellungen, Bandscheibenprobleme oder andere strukturelle Ursachen zu identifizieren. Auf Grundlage dieser Diagnose werden gezielte physiotherapeutische Übungen, Haltungsverbesserungen und ggf. weitere therapeutische Maßnahmen eingeleitet.
Im Rahmen eines Zervikalsyndroms sind gezielte Übungen, die die Nackenmuskulatur stärken und die Beweglichkeit des Kopfes fördern, sinnvoll. Dazu zählen sanfte Nackendehnungen, seitliche Kopfneigungen und Rotationen, um die Flexibilität zu verbessern. Isometrische Übungen wie das Anspannen der Nackenmuskeln gegen leichten Widerstand können die Stabilität fördern. Physiotherapeutische Kräftigungsübungen für Schultern und oberen Rücken tragen zur Unterstützung der Nackenregion bei. Im Rahmen einer Tätigkeit im Büro sind Haltungsübungen wie das Training einer aufrechten Sitzposition von besonderer Bedeutung.
Ein pseudoradikuläres Zervikalsyndrom bezieht sich auf Schmerzen, die radikulären Beschwerden ähneln, jedoch nicht auf eine Nervenwurzelkompression (zum Beispiel durch einen Bandscheibenvorfall) zurückzuführen sind. Typische Symptome sind Nackenschmerzen, Ausstrahlung in Schultern und Arme sowie möglicherweise Kopfschmerzen. Im Gegensatz zum echten radikulären Syndrom liegt hier keine direkte Nervenwurzelirritation vor. Die Beschwerden in diesem Fall durch die Muskulatur, Gelenke oder anderen Strukturen im Nackenbereich ausgelöst.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Wirbelsäulensprechstunde!