
Geschwollenes Sprunggelenk ohne Verletzung
Veröffentlicht: 09.12.2024 - Letzte Änderung: 09.04.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Ein geschwollenes Sprunggelenk ohne erkennbaren Unfall ist ein Warnsignal des Körpers, das ernst genommen werden sollte. Wenn kein direktes Trauma wie ein Umknicken vorliegt, stecken oft verborgene Ursachen dahinter.
Diese reichen von chronischen Überlastungen der Sehnen und Bänder über entzündliche Prozesse wie Gicht bis hin zu einer beginnenden Arthrose oder Venenschwäche.
Gerne beraten unserer Fußspezialisten in der Fußsprechstunde.
Dieser Artikel wurde durch Amelie Grainger und Dr. Bela Braag und zuletzt überarbeitet.
Frau Grainger und Dr. Braag sind die Fußspezialist in der Praxis Lumedis in Frankfurt am Main.
Lumedis ist speziell auf die Diagnostik und Therapie von Fußerkrankungen ausgelegt.
Daneben sind Ihre Behandlungsschwerpunkte die Sportorthopädie und die Bewegungsanalyse und sind somit Spezialisten in der nichtoperativen / konservativen Orthopädie.
Gerne beraten Sie unsere Fußspezialisten mit ihrer umfangreichen Erfahrung in einem Termin!


Ein geschwollenes Sprunggelenk ohne Verletzung bezeichnet eine sichtbare oder tastbare Schwellung im Bereich des Sprunggelenks, die ohne vorausgegangenen Unfall (Trauma) oder akute mechanische Einwirkung auftritt. Die Schwellung kann durch Flüssigkeitseinlagerungen, entzündliche Prozesse oder andere nicht-traumatische Ursachen bedingt sein und geht häufig mit funktionellen Veränderungen des Gelenks einher.
Ein geschwollenes Sprunggelenk ohne vorausgegangene Verletzung kann auf verschiedene internistische oder orthopädische Ursachen zurückzuführen sein. Die Schwellung entsteht häufig durch Flüssigkeitseinlagerungen, Entzündungen oder Durchblutungsstörungen. Mögliche Ursachen sind:
Sind Sie auf der Suche nach einem Experten für Ihr Sprunggelenk?
Lumedis – Ihre Orthopäden in Frankfurt am Main – sind die Spezialisten, denen Sie vertrauen können!
Mit unserem erfahrenen Team, modernsten Behandlungsmethoden und einer individuellen Patientenbetreuung bieten wir Ihnen maßgeschneiderte Lösungen für alle Probleme rund um das Sprunggelenk.
Ob akute Verletzungen, chronische Schmerzen oder komplexe Zustände – bei Lumedis sind Sie in den besten Händen.
Lumedis – Ihr Partner für gesunde Bewegung!
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Eine Überlastung des Sprunggelenks kann zu einer Schwellung führen, ohne dass eine direkte Verletzung vorliegt. Besonders betroffen sind Menschen, die lange stehen, laufen oder sportlich aktiv sind. Fehlstellungen wie ein Knick-Senkfuß oder eine unzureichende muskuläre Stabilisation erhöhen das Risiko. Durch die dauerhafte mechanische Beanspruchung entstehen Mikroentzündungen in Gelenkkapsel, Sehnen und Weichteilen, die Flüssigkeitseinlagerungen verursachen. Auch ungewohnte Belastungen, wie ein plötzlicher Trainingsbeginn oder intensivere sportliche Aktivitäten, können eine Schwellung begünstigen. Eine unzureichende Regeneration verstärkt die Problematik, wodurch das Gelenk langfristig geschädigt werden kann.
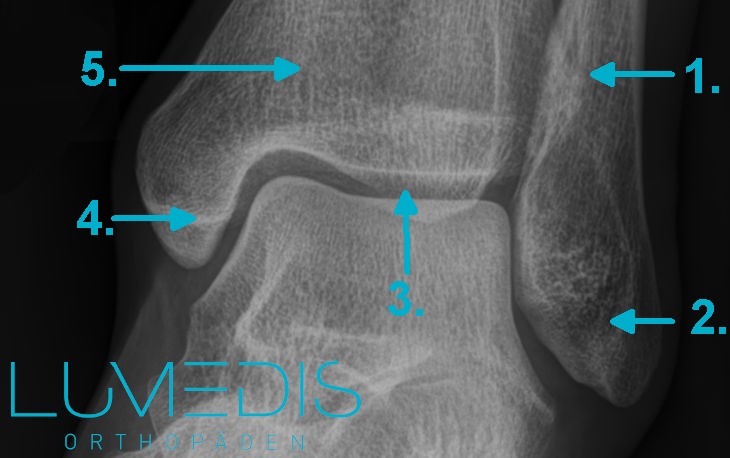
Röntgenbild eines gesunden oberen Sprunggelenks (Sprunggelenk von vorne = Sprunggelenksgabel)
Ursachen für eine Sehnen- oder Sehnenscheidenentzündung (Tendinitis oder Tendovaginitis) am Sprunggelenk:
Am häufigsten sind die Peronealsehnen und die M. tibialis posterior Sehne betroffen.
Eine Venenschwäche (chronische Veneninsuffizienz) kann zu einer Schwellung des Sprunggelenks führen, ohne dass eine Verletzung vorliegt. Durch eine ungenügende Funktion der Venenklappen staut sich das Blut in den Beinvenen, was zu Flüssigkeitsaustritt ins Gewebe führt. Typische Auslöser sind langes Stehen, Bewegungsmangel oder eine genetische Veranlagung. Häufig tritt die Schwellung beidseitig auf und kann mit Schweregefühl, Spannungsgefühl und sichtbaren Krampfadern einhergehen. Ohne Behandlung kann sich die Venenschwäche verschlimmern und das Risiko für Hautveränderungen oder offene Beine (Ulcus cruris) erhöhen. Bewegung und Kompressionstherapie sind zentrale Maßnahmen.
Die Sprunggelenksarthrose (Osteoarthrose des Sprunggelenks) ist ein fortschreitender Gelenkverschleiß, der zu einer schmerzhaften Bewegungseinschränkung und Schwellung führen kann, auch ohne akute Verletzung. Sie entsteht häufig durch vorangegangene Überlastungen, Fehlstellungen oder frühere Verletzungen, wie Bänderrisse oder Knochenbrüche. Durch den Abbau des Gelenkknorpels reiben die Gelenkflächen zunehmend aufeinander, was Entzündungsreaktionen und Flüssigkeitseinlagerungen verursacht. Typische Symptome sind Anlaufschmerzen, Belastungsschmerzen und morgendliche Steifigkeit. Unbehandelt kann es zur vollständigen Gelenkversteifung kommen. Eine gezielte Trainingstherapie, orthopädische Einlagen und entzündungshemmende Maßnahmen können das Fortschreiten verlangsamen und die Funktion des Sprunggelenks verbessern.
Ein geschwollenes Sprunggelenk ohne Verletzung kann von verschiedenen begleitenden Symptomen begleitet sein, die Hinweise auf die zugrunde liegende Ursache geben:
Schmerzen
Erwärmung und Rötung
Bewegungseinschränkung
Schweregefühl und Spannungsgefühl
Gelenkgeräusche (Knirschen, Knacken)
Die genaue Ursache sollte immer durch eine orthopädische Untersuchung und gegebenenfalls weitere Diagnostik (Ultraschall, MRT, Laboruntersuchungen) abgeklärt werden.
Die Diagnose eines geschwollenen Sprunggelenks ohne Verletzung erfordert eine gründliche orthopädische Untersuchung, um die Ursache zu identifizieren. Zunächst erfolgt eine klinische Untersuchung mit Beurteilung von Schwellung, Schmerzen, Beweglichkeit und Entzündungszeichen. Bildgebende Verfahren wie Röntgen (bei Verdacht auf Arthrose), Ultraschall (zur Beurteilung von Weichteilen und Flüssigkeitsansammlungen) oder MRT (detaillierte Darstellung von Sehnen, Bändern und Knorpel) können notwendig sein. Laboruntersuchungen helfen, entzündliche oder systemische Erkrankungen (z. B. Gicht, rheumatoide Arthritis, Infektionen) auszuschließen. Eine frühzeitige Abklärung ist entscheidend, um eine gezielte Therapie einzuleiten und Folgeschäden zu vermeiden.
Der Ultraschall des Sprunggelenks ermöglicht eine detaillierte Beurteilung der Weichteile, Sehnen, Bänder und Gelenkflüssigkeit. Dabei lassen sich Ergüsse im Gelenk oder in der Sehnenscheide, Entzündungen von Sehnen (Tendinitis) oder Sehnenscheiden (Tendovaginitis) sowie Schwellungen im Weichteilgewebe erkennen. Auch Verkalkungen, Verdickungen oder Risse in Sehnen und Bändern sind darstellbar. Bei einer entzündlichen Ursache (z. B. Gicht oder rheumatoide Arthritis) zeigt sich oft eine vermehrte Durchblutung (Hypervaskularisation) im Doppler-Ultraschall. Im Vergleich zu Röntgen oder MRT ist der Ultraschall eine schnelle, strahlungsfreie und dynamische Methode, um Gewebestrukturen in Bewegung zu beurteilen.
Das Röntgenbild des Sprunggelenks ermöglicht die Beurteilung der knöchernen Strukturen. Besonders sichtbar sind Gelenkspaltveränderungen, die auf eine Arthrose hinweisen (Gelenkspaltverschmälerung, knöcherne Anbauten/ Osteophyten). Auch Knochenödeme oder Frakturen lassen sich erkennen, falls eine unbemerkte Vorschädigung vorliegt. Bei entzündlichen Erkrankungen wie rheumatoider Arthritis können Knochenerosionen oder eine Gelenkfehlstellung sichtbar sein. Zudem können Verkalkungen an Sehnenansätzen Hinweise auf Überlastung oder chronische Reizungen geben. Weichteile, Flüssigkeitsansammlungen oder Sehnenläsionen sind im Röntgen jedoch nicht erkennbar, weshalb oft ergänzende Bildgebung wie MRT oder Ultraschall notwendig ist.
Ein MRT des Sprunggelenks wird benötigt, wenn eine detaillierte Beurteilung der Weichteile, des Knorpels und der Knochenstrukturen erforderlich ist, insbesondere wenn andere bildgebende Verfahren wie Röntgen oder Ultraschall keine eindeutige Diagnose liefern:
Das MRT ist besonders bei chronischen Beschwerden, Verdacht auf versteckte Verletzungen oder Entzündungen sinnvoll, da es eine hochauflösende Darstellung aller relevanten Strukturen ermöglicht.
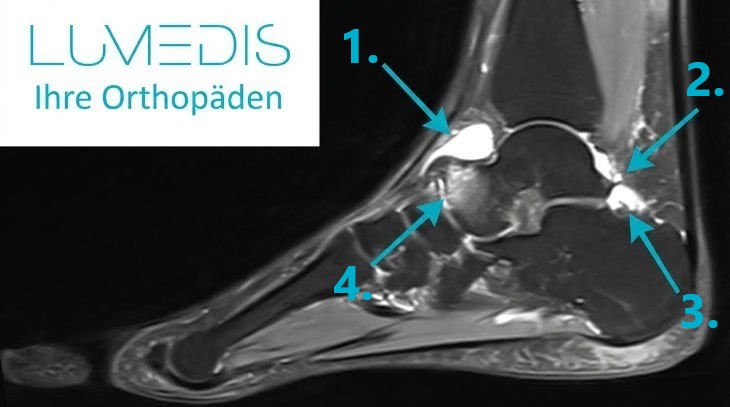
Wasser im oberen Sprunggelenk
Die Behandlung eines geschwollenen Sprunggelenks ohne Verletzung richtet sich nach der Ursache. In akuten Fällen helfen Schonung, Hochlagerung und Kühlung, um Schwellung und Schmerzen zu reduzieren. Bei entzündlichen Ursachen sind entzündungshemmende Maßnahmen (z. B. NSAR, physikalische Therapie) sinnvoll. Kompressionsstrümpfe oder Lymphdrainage können helfen, wenn eine Venenschwäche oder ein Lymphödem vorliegt. Bei Überlastung oder Fehlstellungen sind individuell angepasste Einlagen und eine gezielte Trainingstherapie essenziell. Bei chronischen Beschwerden kann eine weiterführende orthopädische Abklärung mit Bildgebung (MRT, Ultraschall) notwendig sein, um die Ursache genau zu bestimmen und eine langfristige Therapie zu planen.
Bei Lumedis setzen wir auf eine ganzheitliche und individuelle Therapie, um ein chronisch geschwollenes Sprunggelenk ohne Verletzung nachhaltig zu behandeln. Unser einzigartiger Ansatz kombiniert eine detaillierte Ursachenanalyse mit modernster Bildgebung (Ultraschall, MRT) und einer umfassenden Ganganalyse, um Fehlbelastungen gezielt zu erkennen.
Unsere Spezialisten entwickeln ein maßgeschneidertes Behandlungskonzept, das hochpräzise Einlagenversorgung, gezielte Trainingstherapie zur Muskelkräftigung und manuelle Therapie zur Gelenkmobilisation umfasst. Ergänzend setzen wir innovative Methoden wie Stoßwellentherapie, Faszienbehandlungen und regenerative Verfahren ein. Dieser individuelle Ansatz hilft, die Schwellung zu reduzieren, Entzündungen zu hemmen und die Gelenkfunktion langfristig zu verbessern.
Eine Gang- oder Laufanalyse bei Lumedis ermöglicht eine präzise Diagnostik von Fehlbelastungen, die ein chronisch geschwollenes Sprunggelenk verursachen oder verstärken können. Durch den Einsatz modernster Druckmessplatten und Hochgeschwindigkeitskameras analysieren wir Schritt für Schritt die Belastung des Gelenks und identifizieren muskuläre Dysbalancen, Fehlstellungen oder asymmetrische Bewegungsmuster.
Auf Basis dieser Analyse entwickeln wir individuelle Therapiekonzepte, darunter maßgefertigte Einlagen, eine gezielte Trainingstherapie zur Muskeloptimierung und ggf. Korrekturen der Lauftechnik. Diese Maßnahmen helfen, das Sprunggelenk langfristig zu entlasten, Schwellungen zu reduzieren und die Gelenkfunktion nachhaltig zu verbessern.
Bei einem chronisch geschwollenen Sprunggelenk ohne Verletzung sind gezielte stabilisierende, mobilisierende und entlastende Übungen essenziell, um die Schwellung zu reduzieren und die Gelenkfunktion zu verbessern.
Regelmäßige Durchführung dieser Übungen verbessert die Stabilität, Durchblutung und Schwellungsreduktion.
Die Dauer der Therapie hängt von der Ursache und dem individuellen Heilungsverlauf ab. Erste Verbesserungen sind oft nach 2–4 Wochen regelmäßiger Übungen spürbar. Eine vollständige Reduktion der Schwellung und Stabilisierung des Sprunggelenks kann je nach Befund 6–12 Wochen oder länger dauern. Entscheidend ist eine kontinuierliche Durchführung der empfohlenen Maßnahmen, um Rückfälle zu vermeiden. Bei chronischen Beschwerden ist eine langfristige Anpassung der Belastung, Trainingstherapie und ggf. Einlagenversorgung essenziell für nachhaltige Erfolge.
Ein chronisch geschwollenes Sprunggelenk ohne Verletzung, das nicht richtig behandelt wird, kann langfristig zu erheblichen Spätfolgen führen:
Eine frühzeitige Diagnose und gezielte Therapie sind entscheidend, um diese Spätfolgen zu vermeiden und die Gelenkfunktion langfristig zu erhalten.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Fußsprechstunde!